Причины и диагностика бессонницы

Бессонница – это проблемы, связанные со сном. При этом человек испытывает трудности как при засыпании, так и в нормальном течении этого процесса.
Чаще всего встречаются одна или несколько сразу из следующих проблем:
- Постоянное чувство утомления буквально сразу после пробуждения;
- Сложности при засыпании;
- Слишком ранние пробуждения утром;
- Часто возникающие пробуждения в течение ночи и проблемы при повторном засыпании.
Виды бессонницы
Различают всего две разновидности этого недуга:
- Первичная бессонница. Возникает независимо от общего состояния человека и без привязки к конкретному заболеванию.
- Вторичная бессонница. Возникает на фоне беспокоящих факторов, появляющихся из-за какого-то заболевания, например, артрит, астма, депрессия, раковые опухоли, изжога и другие болезненные состояния. Также стоит помнить, что вызвать такой вид бессонницы может приём алкоголя или лекарств.
Острая и хроническая бессонница
В зависимости от продолжительности и частоты появления бессонница также бывает различной. Различают две разновидности:
- Острая бессонница. Длится от 1 ночи до 2-3 недель.
- Хроническая бессонница. Так называют расстройства со сном, которые возникают примерно 3-4 раза в неделю на протяжении как минимум месяца.
Причины бессонницы
Каждый вид такого расстройства имеет свои причины. Острая бессонница возникает из-за таких факторов:
- Нарушение биоритмов, например, работа по сменам;
- Болезнь;
- Дискомфорт физический или психический;
- Применение некоторых лекарственных средств;
- Сильное стрессовое состояние, например, при болезни или смерти близкого человека, переезде, разводе или увольнении с работы;
- Мешающие внешние воздействия, например, сильный шум или яркий свет, холод или, наоборот, жара.
Хроническая бессонница имеет такие причины, как:
- Стресс на протяжении длительного времени;
- Болезненные состояния и дискомфорт в ночное и утреннее время;
- Общая тревожность и депрессии.
Симптомы бессонницы
Кроме возникающих трудностей при засыпании бессонница нередко сопровождается и другими неприятными симптомами:
- раздражительность;
- сонливость на протяжении всего дня;
- общая усталость;
- трудности при запоминании и концентрации.
Диагностика бессонницы
Диагностировать эту болезнь можно самостоятельно, но более точные сведения о причинах и способах лечения в каждом конкретном случае может дать только профессиональный врач. Без его рекомендации и назначенного обследования и в некоторых случаях анализов, вылечить это заболевание будет очень проблематично. Скорее всего, вас попросят завести тетрадь, в которой вы будете указывать, сколько именно и когда вы спите в течение определённого периода времени (обычно 1-2 недели), как себя чувствуете и другие сведения.
Лечение бессонницы
Если бессонница беспокоит вас время от времени и приносит неудобства, то она нуждается в обязательном лечении. Обычно для начала вам подскажут как выработать правильные привычки, которые поспособствуют улучшению сна. Если же это не поможет, а бессонница при этом будет мешать вашей полноценной жизни, то врач может выписать специальные препараты, обладающие снотворным действием. Не принимайте их без назначения врача и чётко следуйте его рекомендациям или инструкции к средству, так как у них есть противопоказания и побочные действия. Также с течением времени организм привыкает к конкретному препарату, и тот становится уже не таким действенным.
При хронической бессоннице начало лечения сопровождается устранением негативных воздействий, вызывающих это состояние. Например, врач назначает лечение сопутствующим заболеваниям. Также будут полезны расслабляющие упражнения и практики, а также проведение специальной терапии, восстанавливающей или же ограничивающей сон. Обычно последние два способа, хоть и не являются медикаментозными, дают превосходные результаты.
Гигиена сна, основанная на правильных привычках, поможет также сделать ваш сон крепче, а засыпание – легче.
Вот несколько рекомендаций, которые будут полезны не только людям, страдающим проблемами со сном, но и всем остальным:
- Сделайте спальню комфортным и удобным местом, где будет приятно отдохнуть. Следите за тем, чтобы там не было шумно или слишком светло, а также постоянно проветривайте это помещение.
- Не употребляйте много или слишком тяжелую пищу непосредственно перед сном. Желательно это делать за 3-4 часа до сна, а при голоде – перекусить чем-то лёгким.
- Занятия спортом очень полезны. Но перед тем, как лечь спать этого делать не стоит. Все тренировки заканчивайте за 3-4 часа до сна.
- Не употребляйте кофе или алкоголь. Эти вещества помешают вам уснуть или сделают сон тревожным и полным пробуждений.
- Сделайте свой режим дня. Засыпайте и просыпайтесь в определённое время, а также исключите дневные перерывы на сон.
- Выберите занятие, которое станет своеобразным ритуалом перед отходом ко сну. Это может быть что угодно: принятие ванны, прослушивание музыки, чтение книг или просмотр кино. Постоянные действия помогут настроиться на засыпание и сделают его лёгким и быстрым.
- Если уснуть всё-таки не удалось, не лежите в кровати, тщётно пытаясь считать овец или пробуя другие подобные методы. Встаньте, займитесь чем-нибудь простым и спокойным, например, почитайте книгу, до тех пор, пока не почувствуете желание лечь снова в постель.
Подпишись на канал и всегда будешь в курсе о твоем здоровье
и узнаешь как себя лечить: твой личный доктор!
Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение бессонницы включает два подхода:
- устранение факторов, ее вызвавших,
- мероприятия по нормализации собственно сна.
Первый путь избавления от бессонницы является, несомненно, наиболее адекватным, но достаточно трудным и далеко не всегда выполнимым.
Таким образом понятно, что нелекарственные методы при бессоннице составляют мероприятия, направленные в основном на гармонизацию личности и приведение в относительно спокойное состояние нервной системы человека. Эффективность таких методов сугубо индивидуальна и зависит в первую очередь от эмоционального состояния больного.
Гигиена сна это:
- Ложиться спать и вставать в одно и тоже время.
- Исключить дневной сон, особенно во второй половине дня.
- Не употреблять на ночь чай и кофе.
- Уменьшить стрессовые ситуации, умственную нагрузку, особенно в вечернее время.
- Организовать физическую нагрузку в вечернее время, но не позднее, чем за 3 часа до сна.
- Регулярно использовать водные процедуры перед сном – прохладный душ или теплый душ (комфортной температуры). Использование контрастных водных процедур, излишне горячих или холодных ванн не рекомендуется.
Психотерапия (рациональная психотерапия, аутогенная тренировка, гипносуггестивные методы, индивидуальная и групповая психотерапия) – распространенный способ лечения.
Фототерапия – метод лечения ярким белым светом (интенсивностью от 2000 до 10000 люкс) основанный на современных представлениях о влиянии яркого света на системы мозга и позволяющий через систему глаз, гипоталамус и эпифиз управлять циркадианными ритмами, в т.ч. циклом «сон–бодрствование».
Энцефалофония® («Музыка Мозга®») – прослушивание пациентом музыки (на различных носителях), полученной путем преобразования его электроэнцефалограммы в музыку с помощью специальных методов компьютерной обработки на базе ряда специальных алгоритмов, что способствует изменению функционального состояния человека. Энцефалофония включает элементы музыкотерапии и биологической обратной связи, но имеет ряд отличий от этих методов регуляции функциональных состояний.
Лекарственные методы
Для лечения бессонницы оптимальным будет комбинирование этих двух методов.
Препараты разных групп однонаправленно влияют на структуру сна. Неспецифичность их воздействия на структуру сна заключается в увеличении времени сна, снижении длительности засыпания. Проблема выбора снотворного препарата заключается в наименьшем числе побочных действий и осложнений от данного препарата.
Начинать лечение бессонницы предпочтительнее с растительных препаратов или мелатонина. Эти препараты создают наименьшие проблемы для пациентов и легко могут быть отменены в дальнейшем.
Длительность назначения снотворных препаратов при бессоннице не должна превышать 3–х недель (оптимально – 10–14 дней). Это время, за которое можно выяснить причины бессонницы. За этот срок, как правило, не формируются привыкание и зависимость, а также не возникает проблемы отмены препарата. Соблюдать этот принцип достаточно сложно, так как значительная часть пациентов предпочитает использовать препараты, нежели переносить нарушения сна.
Данная статья опирается на информацию РМЖ – Независимого издания практикующих врачей
Источник
Что такое бессонница?
Бессонницей называют трудности с засыпанием, слишком короткий сон, или беспокойный и прерывистый сон. Любой из этих трех вариантов приводит к ощущению недостатка сна, разбитости, общего недомогания и усталости.
Почти каждый человек хоть раз испытывал короткие эпизоды бессонницы, однако не всегда бессонница бывает краткосрочной. Бессонница считается хронической, если она случается почти каждую ночь не менее одного месяца. Бессонница может быть связана с приемом медицинских препаратов, с психическим заболеванием, может быть спровоцирована стрессом или чрезмерным волнением, а также может быть вызвана изменением вашего распорядка дня. Последний фактор особенно актуален для краткосрочной бессонницы.
Факторы, способствующие развитию бессонницы:
- Стресс или беспокойство.
- Изменение привычных условий сна (засыпание в гостинице или в чужом доме).
- Неудобные условия сна (слишком жарко, слишком холодно, слишком яркий свет, слишком шумно и тд).
- Неудобный матрац.
- Тугая неудобная пижама.
- Храп или прерывистый сон человека, который спит рядом.
- Употребление тяжелой пищи перед сном .
- Прием лекарств, имеющих побочный эффект в виде бессонницы.
- Употребление алкогольных напитков перед сном .
- Употребление большого количества напитков, содержащих кофеин (кофе, чай, кола и тд) в течение дня.
- Курение сигарет.
- Принятие горячей ванны или душа перед сном.
- Путешествие в другой часовой пояс.
- Работа в сменах.
Особенно уязвимы к бессоннице беременные женщины: это связано с гормональными изменениями, изжогой, судорогами в ногах и с потребностью частых мочеиспусканий. Кроме того, увеличение размера живота делает все более трудным поиск удобной позы для сна.
Хроническая бессонница может быть вызвана проблемами с физическим и психическим здоровьем.
Наиболее распространенными причинами хронической бессонницы являются:
- Психическое заболевание, особенно депрессия и посттравматическое стрессовое расстройство (ПТСР).
- Хронические заболевания, особенно заболевания почек, сердечная недостаточность или бронхиальная астма.
- Состояния, сопровождающиеся болевым синдромом, такие как артрит, невропатия, кислотный рефлюкс или раковая опухоль.
- Гормональный дисбаланс, особенно менопауза или гипертиреоз.
- Прием лекарственных препаратов, провоцирующих бессонницу как побочных эффект.
- Синдром беспокойных ног.
- Синдром обструктивного апноэ во сне.
Ночные апноэ во сне являются частым заболеванием, хотя многие люди, страдающие от него, могут не знать о своей болезни. Обычно это заболевание поражает людей с избыточным весом.
Симптомы бессонницы
Симптомы бессонницы могут включать в себя:
- Трудности с засыпанием.
- Периодические пробуждения ночью.
- Утренняя усталость и разбитость.
- Чувство усталости и раздражительность в течение дня.
- Нарушение концентрации внимания.
Диагностика бессонницы
Часто врач может определить причину бессонницы, основываясь только на данных анамнеза и физикального осмотра. Ваш врач может предложить вам вести дневник сна, чтобы получить объективные данные о продолжительности вашего сна, времени пробуждения, триггерах бессонницы и тд.
Если доктор заподозрит наличие другого заболевания, провоцирующего бессонницу, то ему могут потребоваться данные дополнительных методов исследования и анализов. В некоторых случаях будет необходимым провести исследование ночного сна в условиях стационара.
Ожидаемая продолжительность болезни
Бессонница может длиться как одну-две ночи, так и много месяцев и лет. Ее продолжительность зависит, прежде всего, от ее причины и успешности назначенной терапии.
Профилактика бессонницы
Привычки, способствующие здоровому сну:
- Соблюдайте регулярный график сна. Ложитесь спать и просыпайтесь в одно и то же время.
- Засыпайте в свободной и удобной одежде, в комфортной постели.
- Устраните источники шума или ярких огней, которые могут потревожить ваш сон. Если громкие звуки нельзя устранить – создайте фоновый шум, для этого используйте вентилятор, шум ненастроенного радиоприемника или аудиозапись океанских волн.
- Поддерживайте комфортную температуру в вашей спальне.
- Уменьшите потребление кофеин-содержащих напитков.
- Избегайте употребления тяжелой пищи перед сном.
- Исключите потребление алкоголя.
- Если вы читаете перед сном – не делайте этого в своей кровати, лучше читайте в кресле или в другой комнате.
- Подумайте об отдельном сне, если ваш партнер мешает вам спать.
Лечение бессонницы
Внесение изменений в ваши привычки, связанные со сном – является важным способом борьбы с бессонницей.
Поведенческая терапия также может быть использована для лечения некоторых пациентов с бессонницей. Предпочтение отдается следующим методам:
- Релаксационная терапия: направлена на успокаивание ума и расслабление мышц.
- Ограничение сна: программа, суть которой заключается в резком ограничении времени сна, а затем – плавном его увеличении.
- Восстановление: программа, которая обучает пациента ассоциировать постель только со сном (и сексом), мотивируя пациента ложиться в постель только для ночного сна и избегать дневной дремоты.
Если бессонница является одним из симптомов вашей болезни, то, разумеется, основой лечения бессонницы будет лечение самой болезни. Например, лечение синдрома беспокойных ног с помощью лекарств, или апноэ сна – с помощью специальной маски, может заметно улучшить качество сна. Ваш доктор может прописать вам снотворное на короткий срок или для эпизодического приема.
Когда обращаться к врачу?
Обратитесь к своему врачу, если вы беспокоитесь о проблемах со сном, особенно если недостаточный сон мешает вашей работоспособности и самочувствию.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение сна (инсомния) – обобщенное понятие, под которым подразумевают плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение, что в итоге не способствует восстановлению работоспособности и снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у десятой части подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, более чем в половине случаев
При любых нарушениях сна развиваются усталость, подавленность, депрессия, снижаются внимание, память, жизненная активность.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную и вторичную бессонницу. При постановке диагноза первичной бессонницы отсутствуют органические, психиатрические и неврологические причины нарушения сна. В основе вторичной бессонницы лежат различные заболевания, прием возбуждающих препаратов или неблагоприятные условия.
Нарушения сна подразделяются на острые (преходящие), кратковременные (до полугода) и хронические (более полугода). Острое нарушение сна может возникнуть у любого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Острая инсомния трансформируется в хроническую у предрасположенных к этому людей. Факторами риска при этом служат: пожилой возраст, женский пол, постоянная продолжительность сна менее пяти часов, отсутствие работы, психологические и психиатрические нарушения, хронические заболевания.
Возможные причины
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, уходит под влиянием самых разных причин.
Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства или ощущения дискомфорта, боли, зуда. Легкая дремота нарушается даже малейшим шумом, а иногда заснувший человек считает, что «ни минуты не спал».
Частая проблема при засыпании – беспокойство в ногах (синдром беспокойных ног). Пациенты отмечают неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног. Симптомы значительно ослабевают или исчезают при движении, например, при ходьбе или даже стоянии.
В последнее время возросла доля пациентов, у которых проблема с засыпанием возникает из-за употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также приема лекарственных препаратов (кофеина, психостимуляторов, некоторых антидепрессантов, нейролептиков, ноотропов – медикаментов, оказывающих стимулирующее действие на головной мозг).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно уснуть, и ощущении поверхностного сна.
Причины пробуждения могут быть самыми разными: сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию.
Хроническая бессонница может быть симптомом неврологических и психических заболеваний. Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
Частые пробуждения ночью могут быть результатом апноэ – кратковременной остановки дыхания во сне.
Одной из причин этого патологического процесса является храп. Из-за спадания тканей глоточного кольца при вдохе происходит кратковременная остановка дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
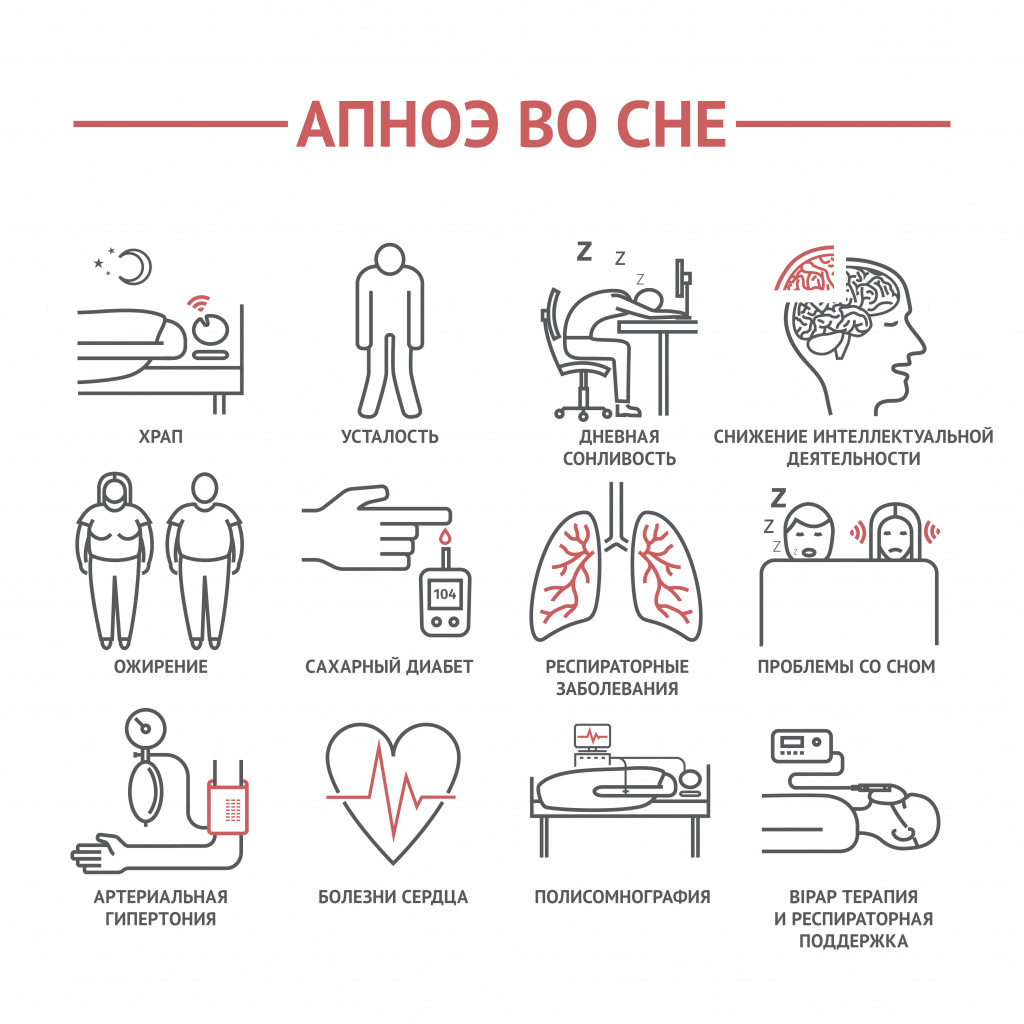
Нарушение циркадного ритма почти всегда ведет к бессоннице. Такая ситуация возникает при сменной и вахтовой работе, а также у тех, кто вечером много времени проводит у телевизора или компьютера. Избыток света экранов в вечерние и ночные часы вызывает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
И, наконец, способствовать частому пробуждению могут сердечно-сосудистые (аритмии, артериальная гипертензия), легочные (хроническая обструктивная болезнь легких, ХОБЛ), костно-мышечные (артриты, ревматизм), мочеполовые (простатит, недержание мочи) и эндокринные заболевания.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4-5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
Диагностика и обследование
При диагностике нарушений сна в первую очередь следует понять, какой характер – первичный или вторичный – имеет бессонница. При этом следует учесть, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон надо принять во внимание такие факторы, как храп, избыточная масса тела, артериальная гипертензия, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые могут давать по ночам болевой синдром (ревматизм,
миалгии, артриты различной этиологии)
или зуд (псориаз, герпес,
заболевания щитовидной железы
В случае подозрения на психиатрическое расстройство целесообразна консультация психотерапевта или невролога. Характерными признаками депрессивных состояний служат: сниженное настроение, апатия, повышенная утомляемость, нарушение концентрации внимания и памяти, заторможенность, пониженная самооценка, чувство вины.
При исключении сопутствующих заболеваний следует проанализировать условия засыпания (освещенность, температура воздуха, посторонние шумы).
Возникновение страха перед бессонницей, сомнения в возможности заснуть может свидетельствовать о первичной, или психофизиологической бессоннице. Этот недуг чаще всего обусловлен стрессом и проблемами в какой-либо сфере деятельности и не связан с другими заболеваниями или употреблением возбуждающих веществ.
При затруднении в диагностике врач может назначить полисомнографическое исследование.
Что следует делать
При любых формах бессонницы следует соблюдать ряд правил.
Желательно отказаться от употребления в вечернее время возбуждающих напитков, тяжелой трудноперевариваемой пищи. Нельзя ложиться спать в состоянии раздражения, гнева, обиды. Все физические упражнения лучше проделывать не позднее, чем за три часа до сна.

Желательно создать свой ритуал засыпания (прогулка перед сном, прохладный душ). Если не удается заснуть в течение получаса, не следует продолжать лежать в постели. Лучше заняться чем-то спокойным и возобновить попытку заснуть только при появлении такого желания.
Вставать желательно в одно и то же время, точно так же, как и ложиться, прибавляя к положенному времени сна 15-20 минут для расслабления.
К каким врачам обращаться
Чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна, необходимо обратиться к терапевту.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Лечение
Даже при выраженной бессоннице не следует начинать лечение со снотворных средств. Растительные препараты иногда помогают ничуть не хуже, при этом не создавая проблемы привыкания. Они не вызывают вялость и сонливость после пробуждения, не оказывают подавляющего действия на нервную систему.
Любые снотворные препараты следует принимать только по рекомендации врача.
Необходимо также уведомить врача о приеме других лекарств в связи с сопутствующими заболеваниями. Врач должен знать о таких состояниях, как затруднение дыхания или храп, поскольку это служит противопоказанием для назначения ряда снотворных.
Ни в коем случае нельзя употреблять спиртные напитки одновременно со снотворным – их взаимодействие может привести к необратимым изменениям в организме.
При появлении таких симптомов, как головокружение, неуверенность, ослабление внимания или сонливость после приема препарата необходимо сообщить об этом врачу. Следует помнить, что при приеме некоторых препаратов нельзя управлять транспортным средством и выполнять работу, связанную с повышенной концентрацией внимания.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник