Оранжевые пятна на ладони после сна

Будьте осторожны
Людьми страдающими псориазом очень часто допускается одна большая ошибка:
Пациент, пытается устранить внешние признаки заболевания, но устранение внешних проявлений псориаза, не решает проблему изнутри.
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок – внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом – это специальное средство “PsoriControl”, которое выдается по льготной цене. Читайте подробности в официальном источнике.
Инкубационный период стригущего лишая у человека
Микроспория больше известна под именем стригущего лишая. Она представляет собой кожную патологию, возбудитель которой грибок рода Microsporum. Микроорганизм в основном поражает растущие на голове волосы и кожный покров, гораздо реже он затрагивает ногтевые пластины и ресницы. Стригущий лишай считается одной из самых широко распространенных кожных патологий, располагаясь на второй позиции после грибка стоп.
При этом наиболее часто патологии подвержены дети, учитывая склонность малышей к играм с животными. Впрочем, взрослый человек также восприимчив к воздействию грибка, хотя его размножение эффективно приостанавливают органические кислоты, образующиеся в волосах. Стригущий лишай намного чаще диагностируют у женщин, нежели у мужчин.
Описание и распространение патологии
Выглядит поражение микроспорией далеко не лучшим образом. При локализации лишая на кожном покрове головы под волосами формируются очаги, имеющие округлые очертания. В этих местах наблюдается обламывание волос – высота слома над пораженной поверхностью достигает от 5 до 8 мм. Формируемые поражения достаточно крупные, способны достигать размера в ладонь. Создается визуальный эффект состригания волос с одинаковой высотой, отсюда и наименование болезни. Если рассматривать тело, микроспория выглядит как крупные красноватые пятна с овальными очертаниями, каждое из которых окружено валиком, возвышающимся над кожей. В середине образования наблюдается шелушение, формирование поражений может сопровождаться зудом.
Одна из основных опасностей заболевания его высокая способность к распространению, причем переносить стригущий лишай могут не только братья наши меньшие, так же легко патология может передаться от человека посредством как прямого контакта, так и при использовании общих предметов и личных вещей.
И если при контакте с больным животным инкубационный период довольно короткий, то при контакте с носителем-человеком признаки возникают далеко не сразу. Риск подхватить стригущий лишай гораздо выше при сниженной сопротивляемости организма, при поверхностных повреждениях и длительном контакте с носителем.
Некоторое время после того, как произошла передача заболевания через человека симптоматика отсутствует. Инкубационный период в данном случае длится от двух недель до шести. После этого на коже под волосяным покровом начинают формироваться множественные очаги воспаления с ярко выраженным шелушением. В случаях, когда возбудитель заболевания передается через животное, инкубационный период длится намного меньше, составляя лишь 5 или 7 дней. В плане передачи патологии особенно опасны лошади, мыши, коты.
Виды микроспории
С момента передачи заболевания от носителя до развития и проявления первых признаков проходит от 5 до 45 дней, но гораздо чаще достаточно недели. Срок развития явных симптомов зависит от того, насколько крепок иммунитет человека и какая разновидность гриба попала в организм. Также симптоматика включает разные признаки, зависящие от того, где именно локализован микроорганизм. Следует учитывать, что реакция каждого пациента на стригущий лишай своя, в период развития патологии определяются различные ее формы:
Абортивная форма характеризуется бледными зонами поражения, не имеющими четко очерченных границ. Признаки выглядят достаточно смазано.
- От эритематозно-отечной патологии в основном страдают молодые представительницы слабого пола и дети, характеризуется данный вид микроспории ярко выраженными воспалениями в местах локализации и развитием аллергических проявлений. Шелушение кожной поверхности относительно слабое.
- Глубокая форма выглядит как подкожные узлы, достигающие в размере порядка 3 см, развивается на голенях.
- Стригущий лишай папулезно-сквамозной формы поражает грудь и лицо, при этом зоны поражений значительно возвышаются над кожной поверхностью, создается эффект бугристости. Зараженные участки покрыты плотным слоем чешуек, развивается сильный зуд.
- Патология, поражающая подошвы и ладони, выглядит как мозоли, сверху сухие бляшки покрыты ороговевшими клетками.
- Наиболее тяжелой формой считается нагноительно-инфильтративная. Наблюдается сильная отечность поражений, уплотнение слоя, из пор выделяется гной.
- Микроспорийным онихомикозом называют поражение ногтевых платин, выглядит начальное поражение как тусклое пятно, затем пластина становится хрупкой, постепенно размягчается и разрушается.
Лечение патологии
Вылечиться от стригущего лишая весьма тяжело, период приема лекарств и наружной обработки длится от 4 до 6 недель, при этом сроки зависят от формы патологии и глубины проникновения. Основная цель – не дать перетечь патологии в хроническую стадию. Схемы лечения разрабатывают дерматологи и инфекционисты, самолечение недопустимо во избежание осложнений. Иногда болезнь исчезает самостоятельно, обычно такие случаи наблюдаются во время полового созревания мальчиков-подростков за счет изменения состава сала кожного покрова.
Для назначения лечения посредством лампы Вуда, при свете которой пораженная кожа выглядит ярко-зеленой, уточняется диагноз, поскольку каждый вид стригущего лишая требует при исцелении индивидуального подхода. В лаборатории исследуются соскобы с кожи, делаются посевы.
Если обнаружен единичный очаг, дискомфортные ощущения у человека отсутствуют, применения местного лечения может оказаться достаточно. Обычно такой вариант допускает применение йода и мазей против грибка. При наличии множественных очагов поражения может проводиться стационарное лечение. К применению назначаются:
- противогрибковые фармацевтические оральные препараты;
- кремы;
- растворы;
- мази;
- специальные бальзамы и шампуни для обработки головы.
Мази, гели и растворы
Для наружного лечения патологии у человека применяют мази, гели, кремы, при этом мазь более густая по консистенции, способна дольше оставаться на кожном покрове, глубже проникать в поры, соответственно и воздействие ее более выражено. Допустимо комбинирование мази и йода – утром производится обработка только йодными растворами, вечером используют мазь. Чаще всего применяют мази:
серные, концентрация 10–20%, при использовании происходит подсушивание, заживление, устранение грибков и микробов;
- салициловые, для снятия воспаления и уничтожения грибков;
- серно-дегтярные, позволяющие уничтожить грибки;
- ламизил – останавливает рост микроорганизмов, убивает их;
- микоспор – разрушает грибные клетки.
Применение гормональных кремов человеку прописывает лечащий врач, причем это не лучший вариант – снимая покраснения и зуд, они создают удобную среду для размножения микроорганизмов.
Гели отлично впитываются в кожу, не оставляют след на тканях, запах выражен не ярко, состав включает сильно концентрированные лекарственные вещества, направленные на уничтожение грибка. Используют:

Многие годы пытаетесь избавиться от ПСОРИАЗА?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от псориаза принимая каждый день…
Читать далее »
- Экзифин 1%.
- Микогель-КМП.
Перед применением препаратов рекомендуют провести очищение кожи от ороговевшего слоя, для чего применяют молочно-салицилово-резорциновый коллодий. После размягчения поверхности слой удаляют тупым скальпелем. Если замечено поражение волос, их также следует удалить. После участок обрабатывают йодом.
Растворы необходимы для обработки головы для лучшего проникновения лекарственных веществ в кожу, при этом жидкости не пачкают волосяной покров. Используют йодицирин, вокадин, нитрофунгин.
Псориаз – как избавиться от смертельного аутоимунного заболевания?
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с псориазом пока не на вашей стороне…
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от псориаза наши читатели успешно используют PsoriControl. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
И вы уже думали о кардинальных методах лечения? Оно и понятно, ведь псориаз может прогрессировать, в результате чего сыпью покрывается 70-80% поверхности тела. Что ведет к хронической форме.
Красные пузырчатые волдыри на коже, зуд, трещины на пятках, отшелушивание кожи… Все эти симптомы знакомы вам не понаслышке. Но возможно правильнее лечить не следствие, а причину? Нашли интересное интервью с врачом-дерматологом Российского Центра Дерматологии. Читать интервью >>
Характеристика особенностей нуммулярной экземы и специфика ее лечения
Нуммулярная экзема – одна из специфических форм данного заболевания, которая отличается возникновением на коже характерных сильно зудящих генерализированных очагов поражения округлой формы. Именно поэтому данное заболевание получило еще и другое название монетовидная экзема.
Причины возникновения и симптомы болезни
К сожалению, такая экзема до сих пор имеет нечеткую этиологию. Причинами, провоцирующими возникновение симптомов заболевания, могут стать так называемые топические аллергены, в частности, такие из них:
- ароматизаторы;
- определенные лекарственные препараты (гидрокортизон, неоспорин, бацитрацин).
Монетовидная экзема может быть спровоцирована и действием таких факторов:
- диссеборея;
- сахарный диабет;
- дисфункция нервной системы;
- гипергидроз;
- нарушение метаболизма;
- гормональные расстройства;
- эксикация (кожа иссушается, становится шершавой);
- стрессовые ситуации;
- нарушение кровообращения.
Наиболее адекватной версией того, почему возникает монетовидная хроническая экзема, является дисфункция эпидермиса, которая делает его уязвимым к воздействию негативных внешних факторов, которые существенно снижают барьерную функцию кожи.
Клиническая картина такого заболевания, как нуммулярная экзема, имеет свои отличительные черты: везикулы четко очерчены, имеют ярко выраженную округлую форму, в период обострения сыпь сильно чешется, очаги поражения шелушатся, мокнут.
Вспышку заболевания может спровоцировать и вторичная инфекция, которая развивается из-за попадания микробов в бляшки.
Начинается монетовидная экзема чаще всего с внутренней поверхности бедер, постепенно очаги возникают на тыльной стороне ладони, распространяются на ноги и туловище.
В острой стадии нумулярная форма экземы проявляется округлыми бляшками, покрытыми желтоватыми либо коричневыми корками. Со временем такие новообразования растрескиваются, из них вытекает гной с сукровицей – это свидетельствует о том, что экзема поразила глубокие слои эпидермиса и разрушила мелкие капилляры.
Наиболее яркий отличительный признак, которым выделяется монетовидная форма экземы, – это зуд разной степени интенсивности, который сопровождает разрастание везикуляции. Чем острее протекает болезнь, тем сильнее проявляются зуд и жжение в очагах экземы.
Нумулярная форма экземы имеет следующие типичные симптомы:
- появляются округлые пятна с четкими границами;
- пятна возвышаются над кожным покровом;
- размер бляшек находится в пределах 1-3 см;
- очаги поражения окрашены в красноватый, розовый, синюшный оттенки;
- сыпь сильно чешется;
- на поверхности бляшек появляются капельки экссудата, потому монетовидная хроническая экзема сопровождается мокнутием;
- со временем бляшки начинают шелушиться, на них появляются корки, которые потом растрескиваются;
- локализуются высыпания по-разному: чаще нумулярная форма экземы проявляется на верхних и нижних конечностях;
- монетовидная хроническая экзема характеризуется ростом бляшек, их постепенным слиянием и образованием единого генерализированного очага поражения;
- экзема всегда сопровождается ухудшением общего состояния пациента – человек ощущает слабость, возникает гипертермия, появляются нервные расстройства;
- после того как воспалительный процесс проходит, кожа становится очень сухой, трескается.
Диагностика заболевания и его осложнения
Монетовидная форма патологии может приводить к следующим осложнениям:
- появляются гнойные высыпания;
- развивается эритродермия – обширное воспаление кожи.
Диагностика заболевания проводится врачом-дерматологом на основе анализа внешних симптомов. Иногда процесс дифференциации может вызывать трудности, поскольку нуммулярная форма экземы по совокупности признаков напоминает псориаз, грибковый дерматоз, чесотку. Если врач подозревает наличие инфекции, то он дополнительно проводит микробиологические исследования эпидермальных мазков.
Как лечить нуммуляную экзему
Лечение монетовидного типа экземы начинается с приема препаратов, содержащих большое количество кортикостероидов (например, мометазон). По мере того как воспаление уменьшается, в лечение включают более слабые лекарственные средства – например, гидрокортизон.
Условная схема, согласно которой проводится лечение нумулярной экземы, выглядит так:
- если в организме пациента есть хроническая инфекция, стоит ее тщательно пролечить;
- рекомендован прием мощных седативных препаратов – Новопассит, настойка пустырника, валерианы;
- в ситуации, если для пациента свойственны острые аллергические реакции, следует непременно включить в лечение антигистаминные препараты – в частности, подходят Цетрин, Кларитин, Зиртек. Данные средства также помогают снизить зуд пораженных участков;
- для внешнего применения подходят мази с кортикостероидами, которые накладывают в виде окклюзионных повязок;
- физиотерапевтические комплексы, в частности фототерапия с ультрафиолетовыми лучами типа В, эффективный – вспомогательный механизм для борьбы с нуммулярной экземой.
Домашняя терапия
Народное лечение при монетовидной экземе тоже уместно. Наиболее эффективными являются такие рецепты:
- Можно приготовить мазь из уксуса и яйца. Для этого содержимое куриного яйца следует аккуратно поместить в заранее подготовленную емкость (объем – до 250 мл), добавить туда две полные скорлупки воды и столько же уксуса. Содержимое тщательно взбивается до состояния жидкой эмульсии. Препаратом необходимо смазывать кисти рук и ноги. После того как эмульсия нанесена на кожу, необходимо надеть гольфы (носки) либо перчатки, изготовленные из хлопковой ткани. Процедуру можно проводить перед сном. Курс – от 6 до 10 лечебных мероприятий.
- Хорошие результаты дает лечение экземы с помощью компрессов из отвара листьев, цветков и стеблей мать-и-мачехи. Количество отвара зависит от того, какая площадь эпидермиса поражена экземой. Траву измельчают в блендере и в равных пропорциях смешивают со сметаной. После этого необходимо наложить данную смесь на хлопчатобумажную ткань и ежедневно в течение 10 дней прикладывать компресс к пораженным экземой участкам кожи.
- Если эпидермис пациента покрывается мокнущими очагами, то лечение в домашних условиях можно проводить с помощью жирной смеси. Для ее приготовления потребуется барсучий либо гусиный жир, в крайнем случае – качественный детский крем. Следует смешать 60% жирной основы с 40% масла пихты. Мазь наносится трижды в день на очаги поражений. Курс длится от 12 до 24 дней.
Монетовидная (нуммулярная) разновидность экземы – тяжелое хроническое кожное заболевание, которое характеризуется появлением очагов поражения округлой формы, которые сильно чешутся, мокнут и шелушатся. Достоверные причины появления и развития данной патологии до сих пор не выявлены, наиболее распространенная версия – дисфункция эпидермиса в сочетании с системными заболеваниями и вторичным инфицированием.
Лечение монетовидной экземы длительное и сложное. Оно включает в себя обязательный прием противовоспалительных, антигистаминных средств, мазей с кортикостероидами, а также физиотерапевтические мероприятия. Дополнить традиционную терапию можно домашними средствами – компрессами, мазями, растворами.
Начинать какие-либо процедуры, направленные на борьбу с заболеванием, следует только после консультации с врачом-дерматологом.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Любые изменение структуры и цвета кожи на руках обращают на себя внимание.
Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов.
Виды пятен на ладонях
Пятна на ладонях классифицируют в первую очередь по механизму их возникновения:
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
Причины появления красных пятен на ладонях
Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях.
Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой.
Элементы склонны к слиянию, сильно зудят и появляются после контакта с аллергеном (например, после употребления в пищу аллергена или при укусе насекомых).
- Контактный аллергический дерматит возникает у людей с повышенной чувствительностью к различным химическим веществам. Бывают случаи появления красных пятен и пузырей после нанесения временных татуировок, особенно у детей.
Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
- Среди дерматологических заболеваний, приводящих к появлению красных пятен на коже ладоней, следует выделить красный плоский лишай. При этом заболевании поражается не только кожа, но и ногти, волосы, слизистые оболочки. Несмотря на название, этот вид лишая относится к аутоиммунному поражению кожи, при котором воспаление возникает без воздействия инфекционного агента, иными словами – заболевание не заразное. Поражение кожи при типичной форме красного плоского лишая характеризуется плоскими уплотнениями (папулами) розовато-красного цвета с незначительным шелушением. Пятна появляются группами в виде колец или линий, иногда высыпания могут сопровождаться выраженным зудом.
- Дисгидротическая экзема (дисгидроз) характеризуется рецидивирующим появлением пузырьков и уплотнений красного цвета на коже, которые чаще всего появляются на пальцах рук и ног. Заболевание может сопровождаться повышенной потливостью ладоней и стоп.
Обострение этого заболевания чаще всего возникает при стрессовых ситуациях.
- Одно из самых распространенных кожных заболеваний – псориаз – тоже может быть причиной появления красных пятен на ладонях. Псориаз – это хроническое заболевание, которое сопровождающееся появлением бляшек на коже и зудом.
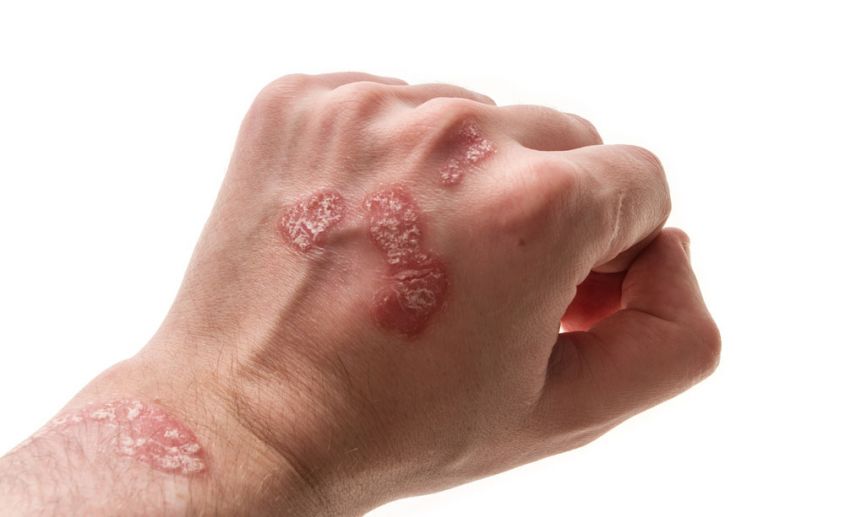
- Симптом «рука-нога-рот» (вирус Коксаки) встречается чаще у детей (взрослые болеют редко), преимущественно в теплое время года и вызывается энтеровирусами, которые относятся к семейству герпес–вирусов. Болезнь сопровождается подъемом температуры, болями в животе, жидким стулом. При высокой температуре появляются высыпания в виде пузырьков на ладонях, подошвенной поверхности стоп и на слизистой оболочке ротовой полости. Пузырьки окружены небольшой краснотой.
- В практике дерматолога часто встречаются грибковые инфекции (дерматомикоз) рук, которые вызываются дерматофитами (Microsporum, Trichophyton, Epidermophyton) и другими плесневыми или дрожжевыми грибками. Заболевание проявляется покраснением кожи ладоней с шелушением. В основном поражается одна ладонь, в процесс так же могут вовлекаться и стопы. Другим грибковым агентом, способным вызвать появление красных пятен на ладонях, является Cladosporium werneckii. При кладоспориозе появляется четко отграниченное пятно красного цвета, медленно увеличивающееся в размере.
- Чесотка также может быть причиной появления красных пятен на ладонях и в областях между пальцами, а также на стопах, в подмышечных впадинах и на запястьях. Пораженные участки выглядят как уплотнения красного цвета с мелкими лунками, проникающими вглубь – это место, куда чесоточные клещи «прогрызают себе ходы».
Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
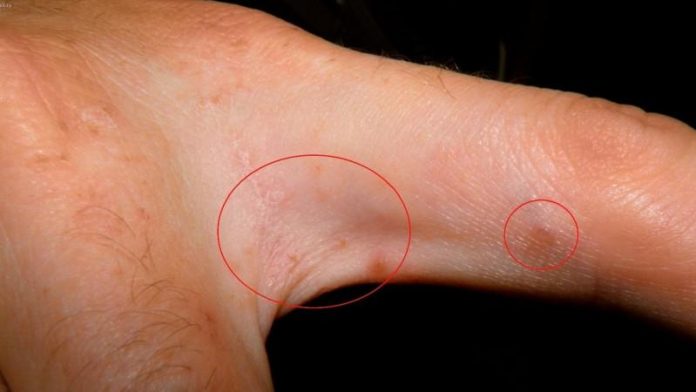
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера – болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя – маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогах кожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри.
Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
К каким врачам обращаться?
В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация
терапевта
или
педиатра
. По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть
кардиолог
, хирург, ревматолог, гепатолог.
Диагностика и обследование при появлении красных пятен на ладонях
В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
- Биохимический анализ крови (уровень содержания С-реактивного белка, мочевой кислоты, креатинина, аспартатаминотрансферазы (АСТ));
С-реактивный белок (СРБ, CRP)
Белок острой фазы, самый чувствительный и самый быстрый индикатор повреждения тканей при воспалении, некрозе, травме.
С-реактивный белок получил свое название из-за способности вступать в реакцию преципитации с С-полисахаридом пневмококков (один из механизмов ранней защиты организма от инфек…
555 руб
Мочевая кислота (в крови) (Uric acid)
Синонимы: Пурин-2,6,8-трион, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины. Uric acid, UA, Uric A.
Краткая характеристика определяемого вещества Мочевая кислота
Конечный продукт метаболизма пуриновых оснований, входящих в состав нуклеотидов.
Б…
310 руб
Креатинин (в крови) (Creatinine)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креа…
300 руб
- Исследование соскобов и отпечатков кожи;
- Ревматический профиль: ревматоидный фактор, антитела к циклическому цитруллинированному пептиду (АЦЦП), антинуклеарные антитела IgG, антитела к двуспиральной ДНК, антистрептолизин-О (АСЛО);
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
560 руб
АСЛ-О (АСЛО, Антистрептолизин–О, ASO)
Синонимы: Антистрептолизин О; АСЛО, АСЛ О.
ASO; ASLO; AntiStrep; Antistreptolysin O Titer.
Краткая характеристика определяемого аналита Антистрептолизин–О
Маркёр наличия стрептококковой инфекции в организме. АСЛ-О представляет собой антитела к антигену (стрептолизину) бета-гемо…
555 руб
- Исследование уровня гормонов в крови: эстрадиола, прогестерона;
Эстрадиол (E2, Estradiol)
Синонимы: Эстрадиол, Estradiol, 17-beta-estradiol, E2.
Краткая характеристика определяемого вещества Эстрадиол
Наиболее активный эстрогенный (женский) половой стероидный гормон.
У женщин вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фо…
595 руб
Прогестерон (Progesterone)
Синонимы: Прогестин, гестаген. P4, pregn-4-ene-3,20-dione.
Краткая характеристика определяемого вещества Прогестерон
Прогестерон – стероидный гормон жёлтого тела яичников, необходимый для осуществления всех этапов беременности.
Прогестерон образуется в яичн…
595 руб
- Ультразвуковое исследование органов брюшной полости;
- Электрокардиографическое исследование (ЭКГ);
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого – регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
- Для оценки стадии цирроза печени используют комплекс исследований, не требующих биопсии печени: ФиброТест и ФиброМакс.
ФиброТест (FibroTest)
Комплекс расчётных тестов для определения степени гистологической активности при наиболее распространённых формах патологии печени. Диагностика проводится БЕЗ БИОПСИИ, для расчёта используются результаты исследований крови и минимальные анамнестические данные.
До появления комплекса э…
13 490 руб
ФиброМакс (FibroMax)
Комплекс расчётных тестов для определения степени гистологической активности при наиболее распространённых формах патологии печени. Диагностика проводится БЕЗ БИОПСИИ, для расчёта используются результаты исследований крови и минимальные анамнестические данные.
До появления комплекса э…
15 490 руб
Лечение красных пятен на ладонях
Лечение напрямую зависит от выявленной причины появления красных пятен на ладонях.
При аллергической реакции исключают контакт с аллергеном (основное требование при всех аллергиях), применяют антигистаминные препараты, топические стероиды. В тяжелых случаях назначают системные глюкокортикостероиды.
При псориазе, васкулитах лечение подбирается врачом в зависимости от выраженности симптомов и выявленного диагноза. Самостоятельный подбор терапии недопустим.
Дерматологические заболевания перед началом лечения требуют подтверждения диагноза (иными словами, поиска причины или возбудителя), так как от результатов диагностики зависит тактика проводимой терапии.
При грибковых инфекциях назначаются антимикотики (противогрибковые препараты), ограничивают общие ванны для профилактики переноса грибковой инфекции на другие участки тела.
При чесотке требуется лечение не только пациента, но и его окружения. Препараты для лечения чесотки применяют в вечернее время, что связано с ночной активностью паразитов. После проведенного лечения требуется дезинсекция постельного и нательного белья, обуви, а также необходима ежедневная влажная уборка помещения.
При всех кожных заболеваниях важно соблюдение правил личной гигиены.
При циррозе печени лечение подбирается с учетом причины развития и степени компенсации этого серьезного заболевания. Среди общих рекомендаций: отказ от приема алкоголя, ограничение жирной пищи.
При энтеровирусной инфекции лечение, как правило, симптоматическое: применяют жаропонижающие препараты, энтеросорбенты и дробное питье глюкозо-солевых растворов.
Что делать при появлении красных пятен на ладонях?
Появление красных пятен на ладонях обращает на себя внимание окружающих, вызывает психологический дискомфорт и очень часто является симптомом заболевания. Все вышеперечисленное требует незамедлительного обращения за медицинской помощью для выявления причины возникновения красных пятен.
Источники:
- Федеральные клинические рекомендации. Дерматовенерология 2015: болезни кожи. Инфекции, передаваемые половым путем. – 5-е изд., перераб. и доп. – М.: Деловой экспресс, 2016. – 768 с.
- Вейнберг С., Проуз Н., Кристал Л. Детская дерматология. Атлас; пер. с англ. / Под ред. Н.Н. Потекаева, А.Н. Львова. – М.: ГЭОТАР–Медиа, 2015. – 336 с.
- Инфекционные болезни у детей: Учебник. – М.: ГЭОТАР–Медиа, 2011. – 688 с.: илл.
- Пропедевтика внутренних болезней: Учебник. – 5-е изд., перераб. и доп. – М.: Медицина, 2001. –592 с.: илл.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
