Обструктивное апноэ сна что это такое
Здоровый сон нужен для плодотворной деятельности. Благодаря ему, обрабатывается текущая информация и восстанавливаются силы. Но большинство людей жалуются, что не чувствуют себя отдохнувшими после пробуждения. Причин недосыпания может быть несколько, а иногда это указывает на появление серьезного заболевания.
Особенности дыхания человека во сне
Насыщение крови кислородом и выведение из организма избытков углекислого газа считается жизненно важной функцией. Поэтому дыхание ни на минуту не прекращается. Во время ночного отдыха все мышечные ткани расслабляются. Вследствие этого проходящий через верхние дыхательные пути воздух вызывает колебание их стенок. Так появляются звуки храпа.
Временами стенки глотки могут настолько смыкаться, что даже при наличии дыхательных движений, воздух не попадает в легкие. Происходит остановка дыхания, в результате чего страдать будет весь организм.
Синдром обструктивного апноэ сна
Апноэ, согласно МКБ-10, относится к классу болезней нервной системы. Пациенты просыпаются по причине удушья, так как происходит блокирование дыхательных путей, причем активность их мускулатуры сохраняется. Такой тип патологии носит название обструктивный. Меняется объем содержащегося кислорода и углекислого газа в крови. Вследствие гипоксии организм делает очередной вдох для получения недостающего воздуха, но такие попытки остаются безуспешными и лишь вызывают микропробуждения человека.
Специалисты выделяют еще две формы недуга: центральная и смешанная. Механизм возникновения их отличается, но симптоматика похожая. Если приступы удушья появляются часто, страдает качество отдыха, вследствие чего развивается синдром обструктивного апноэ сна.
Механизм развития
Иногда происходящие нарушения объясняются сомкнутостью мышц глотки. Дыхание останавливается, так как просвет для прохождения воздушного потока закрывается на определенное время. Поэтому в данном случае недуг имеет название от слова «обструкция» или закупоривание.
Важно знать! Длительность подобных эпизодов составляет от 10 секунд до минуты, количество повторов достигает сотни раз в час. Это становится причиной частых ночных пробуждений.
Подобные препятствия развиваются постепенно, на протяжении многих лет. Когда дыхательный просвет сужается, вибрируют мягкие ткани. Человек начинает храпеть, вследствие чего объем поступившего кислорода в легкие будет значительно меньше. При этом появляются начальные признаки гипоксии. Под утро у пациентов наблюдается гипертония и головные боли, а в течение дня – сонливость.
Причины возникновения
В большинстве случаев болезнь поражает людей с избыточным весом. Появившиеся жировые отложения на наружной части глотки сдавливают ее, мышцы теряют тонус и пациент перестает дышать. Кроме ожирения, провоцировать патологию могут другие причины:
- Эндокринные расстройства.
- Травмы головного мозга.
- Неврологические заболевания.
- Стрессы.
- Прием лекарств (транквилизаторов, снотворных и успокаивающих, тестостерона).
- Употребление табака и алкоголя.
- Анатомические особенности (узкость носовых ходов, увеличение мягкого неба и миндалин).
- Искривление перегородки носа, имеющиеся в нем новообразования.
- Аллергический или хронический ринит.
- Сердечная недостаточность.
Важно знать! Чаще всего наблюдается сочетание нескольких факторов. У ребенка нарушение формируется при хроническом тонзиллите, аллергическом рините, крайне редко – при ожирении.
Симптоматика
Так как данные нарушения проявляются в спящем состоянии, лучше всего они заметны соседу по комнате. Основными симптомами болезни считаются громкий храп и длительные паузы между вдохами, после чего человек всхрапывает и дыхание восстанавливается.
Для клинической картины патологии характерны следующие признаки:
- Ночная изжога.
- Частые позывы мочиться.
- Сильная потливость.
- Сухость во рту.
- Кошмарные сновидения.
- Повышенная подвижность конечностей.
- Пробуждения из-за ощущения нехватки воздуха.
- Головные боли по утрам.
- Дневная сонливость.
- Снижение работоспособности.
- Заторможенность умственной деятельности.
- Снижение либидо.
Группы риска
Вероятность появления недуга больше у мужчин. Возрастные изменения могут провоцировать сбои в дыхательных процессах. Также в группу риска входят:
- Курильщики.
- Лица, имеющие расстройства метаболизма (ожирение крайней степени).
- Аллергики.
- Гипертоники.
- Диабетики.
- Женщины в период беременности и менопаузы.
У некоторых существует наследственная предрасположенность к данному недугу. Аномальное строение нижней челюсти, анатомические особенности носоглотки и гортани могут влиять на развитие синдрома.
Степени тяжести
Заболевание по тяжести делят на три степени. Определение их основано на суммарном количестве остановок дыхания и его нарушений в течение часа (гипопноэ). Выделяют следующие формы развития болезни:
| Форма | Частота эпизодов в час | Характер болезни |
|---|---|---|
| Легкая | 5 – 15 | Незначительное ухудшение работоспособности. Дневная сонливость. |
| Умеренная | 15 – 30 | Тяжелое пробуждение по утрам, усталость в течение дня. Снижение концентрации внимания. |
| Тяжелая | 30 и более | Человек непроизвольно засыпает при монотонных занятиях, в любое время, при этом приступ удушья наступает почти сразу же. Появляются другие проблемы со здоровьем. |
Данная классификация характерна для взрослых. У детей до 12 лет показатели отличаются: при индексе 10 и выше определяется развитие тяжелой степени патологии.
В зависимости от тяжести нарушений дыхания подбираются подходящие методы лечения. Для борьбы с заболеванием легкой степени достаточной будет смена образа жизни. Терапия умеренной и тяжелой формы требует более серьезного подхода.
Угроза для здоровья
Некоторые считают безобидными подобные аномалии, поэтому ничего не предпринимают. Но с точки зрения сомнологии, данный недуг имеет несколько опасностей, а иногда повышается риск летального исхода. Согласно исследованиям, смертностью заканчиваются те случаи, когда пациенты не занимались лечением болезни.
Игнорировать ночные приступы удушья нельзя. Ведь последствия его трудно поддаются традиционной терапии. Первыми страдают органы, нуждающиеся в большом количестве кислорода – сердце и мозг, поэтому наблюдаются следующие осложнения:
- Сердечная недостаточность, ИБС.
- Гипертония.
- Аритмия.
- Гипоксия.
- Инфаркт, инсульт.
- Сдвиг в обмене веществ.
- Невротические состояния.
Особенно страдает полноценный ночной отдых. Недостаток кислорода подает сигнал мозгу проснуться, чтобы предупредить удушье. Таким микропробуждениям свойственно состояние дремоты, что уменьшает продолжительность фазы глубокого сна или вообще приводит к их отсутствию. Под утро наблюдаются усталость, сонливость, заторможенность. В борьбе с данными симптомами пациент пытается восстановить силы, злоупотребляя кофе и едой, но не всегда это является лучшим решением проблемы.
Кислородное голодание и отсутствие глубокой стадии сна нарушают продукцию гормона роста. Вследствие этого жир не превращается в необходимую энергию, а откладывается. При этом даже попытки сбросить вес остаются безрезультатными. Жировые отложения в шейном отделе содействуют прогрессированию болезни. Поэтому такие случаи требуют специального и своевременного лечения.
Диагностика нарушений
Выявлением данной патологии занимается сомнолог. После собеседования с больным, он назначает диагностику. Обязательными процедурами в таких случаях считаются:
- Клинический анализ крови и исследование ее газового состава.
- Исследование функции респирации.
- Рентгенография легких.
Благодаря новым технологическим устройствам, некоторые диагностические процедуры рекомендуется выполнить в домашних условиях. В исследовательских учреждениях специалистами по сомнологии проводится специальное тестирование – полисомнография. Принцип ее заключается в следующем: ночью с помощью особого прибора фиксируются движения глаз, активность мозга, параметры дыхания, объем кислорода в крови, проводится оценка работы сердца. После обследования специалист определяет тип апноэ, степень тяжести патологии и подбирает приемлемое лечение.
Лечение патологии
Программа терапии будет зависеть от типа выявленного синдрома и индивидуальных особенностей организма больного. Лечение будет эффективным, если направлено на устранение причины, вызвавшей недуг.
Медикаментозное
Для лечения синдрома лекарств, как таковых, не существует. Но полезными могут быть препараты, которые устраняют сопутствующую симптоматику. Часто они используются в сочетании с назначенной стандартной терапией. К ним относятся кортикостероиды, средства, применяемые в борьбе с нарколепсией, назальные капли и спреи, увлажняющие слизистую носоглотки.
Оперативное
Хирургическое вмешательство проводится в крайних случаях, при обнаружении серьезных осложнений (аденоиды, искривление носовой перегородки). Существует несколько видов операций, улучшающих качество жизни больных. К ним относятся:
- Лазерная пластика мягкого неба.
- Увулопалатопластика.
- Трахеостомия.
- Бариатрическая хирургия.
Использование приспособлений
Использование внутриротовых устройств эффективно при легких формах обструктивного апноэ. Специальные капы и аппликаторы обеспечивают расширение просвета глотки и удерживают нижнюю челюсть в правильном положении. Применение СИПАП-терапии увеличивает давление вдыхаемого воздуха, рекомендуется даже при тяжелых формах болезни.
Народные средства
Альтернативой медикаментозного лечения является народная медицина. В ее арсенале рецепты с травами, медом и другими природными компонентами. Такие несложные процедуры, как солевые ванны, закапывание носа раствором морской соли или облепиховым маслом, употребление капустного сока, облегчают симптоматику болезни.
Дополнительные рекомендации для страдающих апноэ
Иногда в решении проблемы можно обойтись без консультации специалиста. Многие пациенты увидели положительные результаты, следуя простым рекомендациям:
- Избавиться от вредных привычек.
- Спать на боку.
- Не переедать на ночь.
- Ложиться так, чтобы голова была приподнята.
- Сбросить лишний вес.
- Обеспечить свободное дыхание носом.
Поза во время сна и организация спального места
Положение тела заметно сказывается на частоте ночных приступов. Обычно страдают люди, спящие на спине, поэтому в таком случае нужно постараться лечь на бок. Необходимо позаботиться, чтобы у изголовья кровать была приподнята. Для этого используют специальные подушки или что-то подкладывают под матрац. Спальное помещение надо регулярно проветривать, воздух должен быть достаточно влажным.
Коррекция веса
Так как вероятность апноэ есть у тучных людей, необходимо задаться целью сбросить лишний вес. Специалисты рекомендуют придерживаться здоровой диеты, увеличить физическую активность. С уменьшением жировой ткани стенок глотки облегчается дыхательный процесс. Развитие сопутствующих симптомов замедляется, появление ночных эпизодов становится реже.
Здоровый образ жизни как лучшее средство для профилактики
Самой лучшей рекомендацией по профилактике синдрома является устранение всех условий для его возникновения. Ключевую роль в этом играет коррекция образа жизни больного, предполагающая следующие меры:
- Отказаться от курения.
- Не злоупотреблять алкоголем, особенно на ночь.
- Заниматься физическими упражнениями.
- Не принимать без острой надобности препараты, расслабляющие гладкую мускулатуру.
Совет! Если появление патологии возникло на фоне других нарушений, происходящих в организме, вначале нужно лечить основное заболевание. Подтягивание и укрепление тканей носоглотки поможет избежать появления очередных приступов.
Синдром считается актуальной проблемой медицины, так как увеличивает риск развития сердечно-сосудистых нарушений. Своевременное выявление опасных признаков предупреждает осложнения и вероятность летального исхода.
Источник
Полная полисомнография (1 класс) — это “золотой метод” в современной медицине. Это исследование, которое позволяет оценить функцию организма ночью путём записи параметров:[11]
Все датчики надежно крепятся гипоаллергенными материалами к телу пациента. Дополнительно проводится видеозапись всех движений пациента. Все данные передаются на записывающую станцию, где опытный технолог оценивает параметры, при необходимости корректирует положение датчиков. Исследование проводится в максимально комфортных условиях: отдельная, изолированная от внешнего шума палата с подходящей температурой и влажностью воздуха, удобная кровать с возможностью подобрать подушку, подходящую конкретному пациенту. Имеется также возможность размещения сопровождающего, что актуально для самых маленьких пациентов. Всё это сделано для того, чтобы минимизировать внешние влияния на сон пациента.
Начинается исследование вечером, за 1-2 часа до привычного времени засыпания пациента. Установка всех необходимых датчиков занимает от 30 до 60 минут. Ночь пациент проводит в отделении, а утром после снятия датчиков отправляется домой. Расшифровка обычно занимает около 2-3 суток.
Полисомнографию можно проводить и маленьким детям (практически с рождения), и людям преклонных лет, и беременным женщинам. Противопоказания к данному виду диагностики отсутствуют. Однако следует отложить проведение процедуры, если имеется острая респираторная вирусная инфекция, обострение хронических заболеваний.
Данное исследование позволяет определить характеристики сна, его структуру, двигательные и дыхательные нарушения, взаимосвязь разнообразных параметров и стадий сна. Также полисомнография позволяет точно определить, является ли имеющаяся патология (бессонница, дневная сонливость и другие симптомы) первичной, или же она вызвана другими причинами.
По результатам полисомнографического исследования можно с точностью установить степень тяжести СОАС и позволит подобрать подходящий метод лечения.
Терапия СОАС направлена на восстановление уровня кислорода, ликвидацию храпа, увеличение бодрости днём, уменьшение остановок дыхания и нормализацию сна. В современном мире имеется широкий спектр лечебных мероприятий, включающий хирургическое и консервативное лечение, а также модификацию образа жизни (снижение веса, прежде всего, и др.). Перед началом лечения необходимо провести полноценную диагностику для определения степени тяжести СОАС.
Вовремя начатое лечение ведёт к значимому уменьшению клинических симптомов, а главное — к предупреждению прогрессирования болезни.
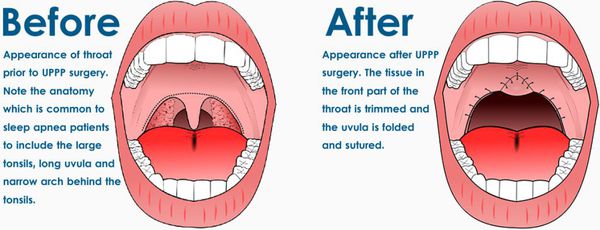
К хирургическим методам относятся ЛОР-вмешательства (увулопалатопластика и др.) и ортогнатические операции. Увулопалатопластика эффективна при неосложнённом храпе (изолированном, встречающемся крайне редко) и при СОАС лёгкой, реже средней степени тяжести. Она должна выполняться после тщательного дообследования (полисомнография, слипэндоскопия). При тяжёлой форме СОАС хирургия ЛОР-органов противопоказана ввиду низкой эффективности, а иногда усугубления состояния.
Операции на верхней и нижней челюсти (ортогнатические) могут применяться при любой степени тяжести заболевания. Они достаточно эффективны, но подготовка к ним очень длительная (около года), и сама операция очень трудоёмкая. Этот метод можно использовать при отказе больного от СИПАП-терапии.
В качестве альтернативы ортогнатии применяются внутриротовые устройства. Их цель, как и методов хирургического лечения — расширение воздухоносных путей на уровне обструкции. Зарубежом существует метод электростимуляции подъязычного нерва[12], который доказал свою эффективность при любой степени тяжести заболевания, однако он весьма дорогостоящий, и в России на данный момент недоступен.

Тем не менее основной метод лечения на сегодняшний день — неинвазивная вентиляция постоянным положительным давлением (СИПАП-терапия). Суть этой терапии заключается в создании воздушного потока, предотвращающего спадение воздухоносных путей.[10] В начале терапии проводится пробный курс для выбора режима работы аппарата, обучения пациента. После чего больной использует аппарат уже дома самостоятельно и только ночью. Этот метод рекомендуется пациентам со средней и тяжёлой формами СОАС и практически не имеет противопоказаний. Помимо основной своей цели — устранения дыхательных остановок — с помощью этого метода возможно значительно снизить вес, уменьшить число гипотензивных препаратов при резистентной артериальной гипертензии.[13]
При своевременном начале лечения прогноз заболевания благоприятный. К профилактическим мерам относятся:
- соблюдение правил здорового образа жизни для предотвращения ожирения;
- регулярные физические нагрузки;
- тренировка мышц глотки (игра на духовых музыкальных инструментах, занятия вокалом, различные упражнения).
Но главный способ предотвратить серьёзные последствия — это своевременная диагностика и лечение.
-
Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badar S. The occurrence of sleep-disordered breathing among middle-aged adults. N Engl J Med 1993; 328: 1230–1235. -
Amara A.W., Maddox M.H. Epidemiology of sleep medicine // Principles and practice of sleep medicine / ed. by M. Kryger, T. Roth, W.C. Dement. Philadelphia, PA: Elsevier, 2017. P. 627–637. -
Бормина С.О., Мельников А.Ю. К вопросу оценки истинной распространенности и последствий для здоровья так называемого неосложненного храпа. Эффективная фармакотерапия. 2017г. №36. -
Мельников А.Ю., Кравченко С.О. (Бормина С.О.) Субъективная оценка дневной сонливости при синдроме обструктивного апноэ сна и храпе. РМЖ. 2016. Т. 24. № 13. С. 856-859. -
Петросян М.А. Никтурия у больных с синдромом обструктивного апоэ сна. Пульмонология. 2012. №5. С. 81-84. -
Струева Н.В., Савельева Л.В., Мельниченко Г.А., Полуэктов М.Г., Гегель Н.В. Персонализированное лечение ожирения, осложненное синдромом обструктивного апноэ сна. Ожирение и метаболизм. 2014. № 1. С. 48-52. -
Epstein LJ, Kristo D, Strollo PJ Jr, Friedman N, Malhotra A, Patil SP, Ramar K, Rogers R, Schwab RJ, Weaver EM, Weinstein MD. Adult Obstructive Sleep Apnea Task Force of the American Academy of Sleep Medicine. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med 2009 Jun 15;5(3):263-76. -
Дубинина Е.А., Коростовцева Л.С., Ротарь О.П., Кравченко С.О. (Бормина С.О.), Бояринова М.А., Орлов А.В., Солнцев В.Н., Свиряев Ю.В., Алёхин А.Н., Конради А.О. Взаимосвязь риска нарушений дыхания во сне и сердечно-сосудистого риска. Кардиоваскулярная терапия и профилактика. 2016. Т. 15. №6. С. 46-52. -
Галактионов Д.А., Казаченко А.А., Кучмин А.Н. и соавт. Скрининговая диагностика синдрома обструктивного апноэ во сне. Вестник российской военно-медицинской академии. 2016. №2(54). С 122-125. -
American Sleep Disorders Association. Practice parameters for the use of portable recording in the assessment of obstructive sleep apnea. Sleep 1994;17:372-377. -
American Academy of Sleep Medicine Task Force Report. Sleep-related breathing disorders in adults: recommendations for syndrome definition and measurement techniques in clinical research. Sleep 1999; 22: 667–689. -
Atul Malhotra, M.D. Hypoglossal-Nerve Stimulation for Obstructive Sleep Apnea. N Engl J Med 2014; 370:170-171. -
Свиряев Ю.В., Звартау Н.Э., Коростовцева Л.С., Конради А.О. Возможности неинвазивной вентиляции легких в преодолении резистентности к антигипертензивной терапии у больных артериальной гипертензией с синдромом обструктивного апноэ во сне. Артериальная гипертензия. 2012. Т. 18. № 2. С. 102-107.
Источник