Нарушение сна код по мкб 10 у детей

Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Нарушения сна у детей.

Нарушения сна у детей
Описание
Нарушения сна у детей. Это ряд состояний, характеризующихся неудовлетворительным качеством, недостаточной продолжительностью сна или их сочетанием в течение длительного периода времени. Основными симптомами являются нарушения сна и пробуждения, ночные страхи и ночные кошмары, сомнамбулизм, остановка дыхания. В диагностике «золотым стандартом» является полисомнография. Лечение большинства проявлений является консервативным: режим лечения, лекарственная терапия. Нарушения сна в сочетании с ЛОР-патологиями у детей могут потребовать хирургической коррекции соматических заболеваний.
Дополнительные факты
Нарушения сна у детей упоминаются в литературе как «бессонница». Бессонница является распространенной и актуальной проблемой в педиатрии и детской неврологии. Для детей в возрасте до 2 лет сон является основной физиологической потребностью. Здоровый отдых создает условия для нормального психоэмоционального, языкового и физического развития. Согласно статистике, патология встречается у 80% детей младшего возраста, у 30% детей младшего школьного возраста, у 40% подростков. Наибольшее изменение тенденции родителей (80% от общего числа нарушений сна) наблюдается в отношении улучшения сна.

Нарушения сна у детей
Причины
Нарушения сна в педиатрической практике являются полиэтиологическими. Зачастую основой заболевания является сочетание психических и физических факторов. Причины делятся на несколько больших групп:
• Нарушение гигиены сна. Эта категория включает в себя систематическое нарушение сна, чрезмерную физическую или эмоциональную активность перед сном, длительный сон в течение дня.
• Соматические патологии. В младенчестве кишечная колика выступает как этиологический фактор, в любом возрасте – тяжелая анемия, рахит. Неврологические заболевания (эпилепсия, синдром гиперактивности), эндокринопатия, болевой синдром различной этиологии связаны с бессонницей.
• Психические заболевания. Шизофрения, тревожность и аффективные расстройства чаще всего связаны с бессонницей.
• Проглатывание определенных веществ. Бессонница вызвана энергетическими напитками кофеина. В настоящее время проблема употребления никотина, алкоголя, наркотиков детьми стала актуальной.
Патогенез
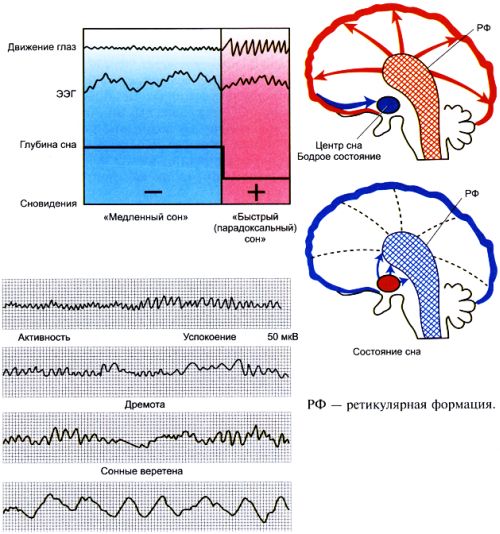
Обычно сон имеет определенную циклическую природу: медленный (не-REM) сон заменяется быстрым или парадоксальным (REM). Циклы повторяются 4-6 раз за ночь, в то время как в начале ночи медленная фаза сна продлевается, а утром – быстро. Основная функция не-быстрого сна заключается в восстановлении электролитической энергии и гомеостаза мозговой ткани, а быстрого – для обработки информации, получаемой каждый день.
Различные структуры мозга ответственны за разные стадии сна, например, таламус и гипоталамус – за медленный сон, продолговатый мозг и средний мозг – за парадокс. Влияние внутренних или внешних факторов на них определяет характер нарушений сна. Из-за быстрого фазового расстройства развиваются психологические проблемы, концентрация внимания ухудшается. Дефицит медленной фазы приводит к снижению выработки гормона роста, тестостерона и изменению циркуляции спинномозговой жидкости.
Классификация
Расстройства сна являются коллективным понятием. Согласно международной классификации болезней, группа включает более десятка нозологий. Чтобы упростить практическую работу, медицинское сообщество выделило несколько подгрупп: Нарушение инициации, длительности, качества ночного сна. Патологическая дневная сонливость, вялость, длительное пробуждение. Патологические явления, возникающие во сне (энурез, скрежет зубов, сонная ходьба).
Симптомы
Симптомы нарушений сна у детей.
Общие проявления нарушений сна включают постоянную усталость, вялость по утрам, сонливость в течение дня. Дети жалуются на беспричинные головные боли, головокружение. При засыпании или пробуждении могут возникнуть галлюцинации и / или скованность движений, например, паралич. Маленькие дети проявляют агрессию и чрезмерное настроение вечером, просыпаются более двух раз ночью и испытывают проблемы с засыпанием. Привычка регулярно спать с родителями также говорит в пользу нарушения сна у детей.
Галлюцинации. Общая потливость. Потливость. Судороги.
Возможные осложнения
Необработанные нарушения сна угрожают детям серьезными осложнениями. На их фоне гиперактивность возникает при дефиците внимания, возникают депрессивные расстройства. Дети с длительным течением заболевания отстают от сверстников в физическом и психомоторном развитии. Обструктивное ночное апноэ во сне может привести к синдрому внезапной детской смерти. Сознание в 5% случаев является прогностическим фактором эпилепсии.
Диагностика
Педиатр начинает осмотр пациента с истории болезни. Характерны жалобы на трудности с засыпанием, капризность, слабость по утрам и ухудшение успеваемости в школе. Ребенок с подозрением на нарушение сна направляется к детскому неврологу.
Основным методом инструментального обследования является полисомнография. Он сочетает в себе регистрацию ЭЭГ, ЭКГ, пульсоксиметрии, а также электроокулограммы во время ночного сна. Позволяет выявить апноэ и его продолжительность, активацию ЭЭГ, снижение насыщенности менее 90%. На основании полученных данных составляется гипнограмма – графическое изображение фаз сна и их искажений.
При нарушениях сна результаты лабораторных исследований соответствуют возрастным нормам. По данным нейросонографии, грубых изменений не установлено. При постановке диагноза исключаются эпилепсия, органические патологии головного мозга, церебральный синдром.
Лечение
Не каждое нарушение сна требует медицинской помощи. Лечение начинается с нормализации дневного рациона, гигиены сна. Родителям рекомендуется ограничить физическое и эмоциональное напряжение ребенка, чтобы увеличить время, проводимое на открытом воздухе. Ужин должен состоять из легких блюд, принимать за 2-3 часа до засыпания. Важно исключить из рациона продукты, содержащие кофеин: кофе, чай, шоколад, тонизирующие напитки.
Гигиена сна включает в себя: ложиться спать, просыпаться одновременно, соблюдать возрастные нормы по количеству часов отдыха, спать в темной и тихой комнате, в удобной кровати. При необходимости фармакотерапии в детской неврологии используются следующие группы препаратов:
• психотропный препарат на основе диазепама, хлордиазепоксида;
• снотворные таблетки не бензодиазепинового ряда;
• Седативные фитопрепараты с валерианой, фенхелем, лимонным бальзамом;
• ноотропы на основе гопантеновой кислоты;
• гормональные препараты, содержащие мелатонин.
Операция проводится пациентам с ночным апноэ при неэффективном консервативном лечении. Целью операции является устранение дефектов ЛОР-органов за счет расширения просвета верхних дыхательных путей. Гипертрофическая лимфоидная ткань удаляется у пациентов с аденоидитом, тонзиллитом и удалением сопутствующих полипов в полости носа. При челюстно-лицевых аномалиях они исправляются компрессионно-дистракционным остеосинтезом.
Список литературы
1. Современные принципы комплексной диагностики и лечения нарушений сна у детей/ Немкова С. А. // Медицинский совет – №14 — 2014.
2. Нарушение сна у детей/ Абашидзе Е. А. , Намазова Л. С. // Педиатрическая фармакология – №5 — 2008.
3. Нарушения сна (педиатрия). Клинический протокол МЗ РК/ Бокебаев Т. Т. , Касенова А. С. , Джаксыбаева А. Х. , Жетимкеримова Г. Е. — 2019.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Нарушения сна.
Физиологическая электроэнцефалограмма во время сна
Описание
Нарушения сна – явления достаточно широко распространенные. От 8 до 15% взрослого населения мира предъявляют частые или постоянные жалобы на плохой или недостаточный сон, от 9 до 11% взрослых людей употребляют седативные снотворные средства, а среди людей пожилого возраста этот процент значительно выше.
Нарушения сна могут развиться в любом возрасте. Некоторые из них наиболее характерны для определенных возрастных групп, например ночное недержание мочи, ночные страхи и сомнамбулизм у детей и подростков, а также бессонница или патологическая сонливость у людей среднего и старшего возраста. Другие расстройства, например синдром нарколепсии-катаплексии, могут начинаться в детстве и сохраняться в течение всей жизни.
Симптомы
Инсомнии. Термин инсомния, или бессонница, используют повсеместно для описания любых ухудшений длительности, глубины и освежающего влияния сна. Бессонница может развиться в качестве первичного заболевания, в виде вторичного проявления при психических расстройствах, тревожных состояниях, употреблении лекарственных препаратов или терапевтических заболеваниях, а также в сочетании с другими нарушениями сна, например с апноэ во сне.
Для того чтобы установить причины бессонницы, необходимо тщательно проанализировать признаки расстройства сна. Дневник сна, ведущийся больным, а также сообщения родственников о том, что больной храпит во сне, совершает различные движения или неполном пробуждении, помогут предположить более специфический диагноз. При выяснении анамнеза следует установить, что является причиной расстройств сна: нарушение режима сна и бодрствования и периодов пробуждения, кратковременный сон в дневное время, дискомфортные условия ночного сна, самолечение лекарственными препаратами или употребление алкоголя, табака или кофеина и его производных. Особенности жалоб на нарушение сна могут также дать определенную информацию относительно возможных причин этих нарушений. Неспособность заснуть или проснуться, проспав 2-3 ч, может быть обусловлена употреблением лекарственных средств и алкоголя, тяжелой болезнью, периодическими движениями во сне или остановкой дыхания необструктивного характера, произошедшей во сне. В ряде случаев больные быстро засыпают и большую часть ночи хорошо спят, но просыпаются утром слишком рано. Часто к этой категории относятся люди с депрессивными и тревожными состояниями, а также люди пожилого возраста, которые могут спонтанно засыпать и пробуждаться в дневное время.
Психосоматическая бессонница. Ситуативной инсомнией называют бессонницу, продолжающуюся менее 3 нед и имеющую, как правило, эмоциональную природу. Люди, страдающие психосоматической бессонницей, засыпают с трудом, часто просыпаются по ночам, у них отмечают постоянное пробуждение в ранние утренние часы, что приводит к хроническому переутомлению и излишней раздражительности. Состояние больного может усугубляться беспокойством из-за подобных нарушений сна. Проснувшись ночью и раздраженно пытаясь заснуть, такие больные могут пролежать без сна 1-2 ч, но при этом им кажется, что прошло 3-4 Признаки тревожного или депрессивного состояния у подобных больных выявляют не всегда.
В настоящее время лучшими препаратами для длительного лечения бессонницы считают бензодиазепины. Эффективность при длительном (более 30 дней) применении ни одного из снотворных средств не установлена. В США наиболее часто назначают флуразепам (Flurazepam) в дозе – 60 мг перед сном. К хорошо известным седативным средствам относятся хлоралгидрат и барбитураты, однако высокая толерантность и синдром отмены ограничивают их применение. Некоторые авторы предлагали использовать L-триптофан в дозе 1-5 г, однако его клиническая эффективность не была убедительно доказана.
Широкое применение бензодиазепинов в качестве ночных седативных средств в настоящее время осложнилось выявлением некоторых нежелательных побочных эффектов. Во-первых, к ним возникает умеренно выраженное привыкание, а кроме того, отмечается перекрестная толерантность при сочетаниях их друг с другом и алкоголем. Во-вторых, толерантность или синдром отмены этих препаратов ( ниже) могут спровоцировать реактивную бессонницу. В-третьих, активные продукты обмена флуразепама и некоторых других бензодиазепинов вызывают отрицательные биологические эффекты длительностью 36-48 ч (у людей пожилого возраста еще дольше).
Когда психосоматическая бессонница приобретает хроническое течение, одно лишь медикаментозное лечение редко бывает эффективным. Развивается порочный круг, так как привычное пробуждение больного в ночное время и страхи относительно потери сна усугубляют бессонницу. Это может стать одной из главных трудностей и требует комбинированного, психосоциального и поведенческого подхода к назначению снотворных средств.
Бессонница при аффективных психических состояниях. Нарушения сна при аффективных расстройствах характеризуются постоянной или периодической невозможностью спать в течение необходимого периода времени, Больные жалуются на постоянное беспокойство ночью и ощущение усталости и апатии днем. Клиническую картину дополняют частые пробуждения в течение ночи, поверхностный сон и раннее пробуждение утром.
Аффективные расстройства разделяют на большие депрессии и биполярные состояния (маниакально-депрессивные). Нарушения сна при униполярной депрессии характеризуются частыми пробуждениями с укороченным латентным периодом фазы быстрого сна (время от засыпания до первого периода быстрого сна) и укорочением III и IV стадии медленного сна. Сходные явления также наблюдаются у больных с биполярными депрессиями, но у них часто отмечают повышенную сонливость в дневное время (дремотные состояния) и растянутые периоды сна ночью. Во время эпизодов гипоманиакального состояния может возникнуть частичная или полная бессонница, продолжающаяся в. Течение нескольких дней.
Бессонница вследствие употребления лекарственных препаратов и алкоголя. К нарушениям сна и бессоннице может привести широкое употребление веществ, оказывающих угнетающее влияние на центральную нервную систему (снотворных и седативных препаратов, транквилизаторов или алкоголя перед сном). Так как при длительном приеме снотворный эффект таких лекарственных средств теряется, то больной и врач начинают увеличивать дозу. Несмотря на то что больной продолжает принимать препарат, расстройства сна могут усугубляться, в связи с чем доза препарата продолжает увеличиваться. У больных, длительно и регулярно принимающих снотворные средства, сон прерывается частыми пробуждениями (на 5 и более минут), особенно во вторую половину ночи. Укорачивается III и IV стадия медленного сна, разграничение стадий сна становится менее четким. Эти явления указывают на значительную степень дезорганизации сна.
Удельное содержание фазы быстрого сна в значительной степени увеличивается после резкой отмены снотворных средств, принимавшихся длительно и в больших дозах. В это время периодически может возникать ночной миоклонус. Кроме того, определенная симптоматика возникает и днем, например беспокойство, нервозность, миалгии и в тяжелых случаях признаки синдрома отмены препарата, включающие спутанность сознания, галлюцинации и судорожные эпилептические припадки. Эти осложнения наиболее часто возникают после отмены барбитуратов и ноксирона, могут наблюдаться при синдроме отмены бензодиазепинов. В том случае, если больной длительно принимал несколько различных снотворных препаратов в высоких дозах, отменять их следует постепенно и под наблюдением врача. После этого у многих больных отмечают существенное улучшение как объективных, так и субъективных особенностей сна, хотя нормальный сон может восстановиться и не так быстро.
Длительное употребление чрезмерных доз алкоголя значительно нарушает организацию сна. Укорачиваются периоды быстрого сна, больной начинает часто просыпаться по ночам. Острый абстинентный алкогольный синдром v хронических больных алкоголизмом приводит к удлинению латентного периода засыпания, укорочению фазы медленного сна и удлинению фазы быстрого сна с коротким латентным периодом. В тяжелых случаях может развиться острый токсический абстинентный синдром (белая горячка). У алкоголиков, воздерживающихся от употребления спиртных напитков, патологический характер сна может сохраняться в течение нескольких недель, хотя, как правило, нормальный сон восстанавливается в течение 2 нед.
Бессонница при миоклонусе, возникающем во сне. В ряде случаев у больных, страдающих первичной бессонницей, и очень часто у больных с другими разновидностями инсомнии во сне возникает периодическое двигательное беспокойство, особенно во время фазы медленного сна. Подобные явления заключаются в стереотипном повторном сгибании нижней конечности иногда в коленном и тазобедренном суставах или, что значительно чаще, сгибании назад стопы и большого пальца ноги. Эти гиперкинезы длятся около 2 с и повторяются каждые 20-30 с. Их следует отличать от так называемых доброкачественных ночных вздрагиваний, возникающих при засыпании. Регистрация сна показывает, что периодические гиперкинезы во сне отмечают у людей среднего возраста при многих расстройствах сна, таких как нарколепсия-катаплексия, апноэ во сне и бессонница, обусловленная приемом лекарственных препаратов. Поэтому симптоматика скорее является вторичной по отношению к хроническому нарушению цикла сна и бодрствования, чем первичным расстройством. Хотя патофизиологические механизмы периодических гиперкинезов во сне неизвестны, в последнее время отмечают хороший эффект от приема клоназепама перед сном в дозе 1 мг.
При синдроме «беспокойных ног» больные испытывают непреодолимое желание пошевелить ногами, в основном в положении сидя или лежа, особенно перед сном. Это ощущение локализуется в глубине икр и исчезает при движении, нагрузке или ходьбе; оно мешает больному заснуть и может повторяться в течение ночи. Обычно к утру симптоматика уменьшается и больной засыпает. Периодические двигательные беспокойства возникают во всех случаях синдрома «беспокойных ног», что подтверждено данными полисомнографии.
Прочие причины бессонницы. Жалобы на неполноценный сон и частые пробуждения могут предъявлять больные, подверженные остановкам или замедлению дыхания во сне, особенно необструктивного характера. На плохой сон могут жаловаться люди, страдающие мучительными заболеваниями, при которых расслабление мышц приводит к открытию pan и усилению болей и беспокойства. Бессонница может развиться при таких болезнях, как пароксизмальная ночная одышка, ночная астма, ревматизм и желудочно-кишечные расстройства.
Нарушения режима сна и бодрствования. Сон является одним из многих суточных ритмов, синхронизированных по отношению к земному 24-часовому геофизическому циклу. У здоровых людей, обследованных в лабораторных условиях, при отсутствии информации об окружающем времени выявили, что эндогенно обусловленная продолжительность «свободно текущего» циркадного периода составляет примерно 25 В таких изолированных временных условиях нарушается сопряжение ритмов температуры тела, уровня гормонов и циклов сна при расстройстве синхронизации связей между ними.
Различают две категории нарушений циркадного цикла сна и бодрствования: преходящие и постоянные. Преходящие расстройства сна при быстром изменении поясного времени («реактивный сдвиг фаз») давно известны, так же как и сходные состояния, наблюдаемые при резком изменении графика работы. Возникающие в результате этого расстройства сна бывают обусловлены как депривацией сна, так и изменением схемы циркадных ритмов. Для подобного состояния характерны кратковременность сна с частыми пробуждениями и сонливость в дневное время. Восстановление синхронизации занимает от нескольких дней до 2 нед.
К стойким расстройствам цикла сна и бодрствования относятся синдром замедленного периода сна; синдром преждевременного наступления сна; синдром не-24-часового цикла сна и бодрствования. Синдром замедленного периода сна можно отделить от других форм бессонницы. Больные не могут заснуть в часы, необходимые для соблюдения соответствующего режима работы или учебы; обычно они в конце концов засыпают между 2-м и 6-м часом ночи. Однако в том случае, если необходимости придерживаться строго режима нет (например, в выходные дни, праздники и во время отпуска), больной спит нормально, если у него есть возможность ложиться спать и вставать в удобное для него время. У таких людей отмечают нормальную продолжительность сна, однако имеет место нарушение выбора времени сна в течение суток. В подобных случаях хороший эффект приносит лечение с помощью нарастающей задержки периода времени сна (хронотерапия). Задержкой времени отхода ко сну на 3 ч ежедневно (27-часовой цикл сна и бодрствования) сон можно нормализовать и больной сможет засыпать в социально приемлемые часы.
Синдром преждевременного периода сна характеризуется нормальной продолжительностью и структурой сна, но неадекватно ранним отходом ко сну вечером и пробуждением по утрам. В подобных случаях люди редко обращаются за медицинской помощью. С возрастом наступают характерные изменения выбора времени отхода ко сну. Пожилые люди обычно спонтанно просыпаются рано -утром и ложатся спать рано вечером.
Синдром не-24-часового цикла сна и бодрствования (гипернихтермальный) характеризуется неспособностью больного приспособиться к общепринятым 24-часовым суткам. У таких людей, несмотря на выполнение ими определенных социальных функций, развивается 25-27-часовая продолжительность биологических суток. К данному состоянию могут предрасполагать слепота или определенные изменения личности.
Парасомнии. В связи со всем процессом сна и его отдельными стадиями может возникать множество неприятных поведенческих и физиологических явлений. Поскольку их происхождение и взаимоотношения не ясны, их принято рассматривать как отдельные клинические единицы.
Снохождение (сомнамбулизм). Люди, страдающие этим заболеванием, внезапно садятся в постели, ходят или совершают автоматические полуцеленаправленные сложные движения. Больные находятся в бессознательном состоянии и противятся пробуждению. Иногда они совершают действия, угрожающие их здоровью, например пытаются вылезть в окно. Приступ длится обычно менее 15 мин и завершается возвращением больного в постель или пробуждением (без рассказа о сновидениях). Снохождение возникает во время III и IV стадии медленного сна. До и во время приступа не отмечают признаков судорожной готовности, хотя по клиническим проявлениям данное состояние следует отличать от ночного эпилептического припадка, возникающего при поражении височных долей.
Сомнамбулизм встречается у детей и подростков: у 15% из них отмечали один или несколько подобных эпизодов. У незначительного числа детей (от 1 до 6%) приступы в ночное время могут повторяться часто. Наличие приступов и их постоянство в период полового созревания могут быть психопатологическим признаком.
Причины
Инсомнии – расстройства засыпания и способности пребывать в состоянии сна.
*Психосоматическая – ситуативная или постоянная.
*Вследствие психических заболеваний, особенно аффективных состояний.
*Вследствие употребления лекарственных препаратов и алкоголя:
OТолерантность к седативным препаратам или синдром отмены;
OДлительный прием препаратов, активирующих ЦНС.
OДлительный прием или синдром отмены других препаратов.
OХронический алкоголизм.
• Вследствие дыхательных расстройств, обусловленных сном:
O Синдром апноэ во сне.
O Синдром альвеолярной гиповентиляции.
• Вследствие ночных миоклоний и синдрома «беспокойных ног».
• Различные – при других медикаментозных, токсических и идиопатических патологических состояниях, а также состояниях, обусловленных воздействием внешних факторов.
Гиперсомнии: поражения, сопровождающиеся патологической сонливостью.
• Психофизиологические – ситуативные или стойкие.
• Вследствие психических заболеваний, особенно аффективных состояний.
• Вследствие употребления лекарственных препаратов и алкоголя.
• Вследствие дыхательных расстройств, обусловленных сном (так же как и в пункте Г выше).
• Нарколепсия-катаплексия.
• Различные – при других медикаментозных, токсических, экзогенных и идиопатических состояниях.
Нарушения режима сна и бодрствования.
• Временные – реактивный сдвиг фаз, изменение графика работы.
• Постоянные:
O Синдром замедленного периода сна.
O Синдром преждевременного периода сна.
O Синдром не-24-часового цикла сна и бодрствования.
Парасомнии – функциональные расстройства, связанные со сном, фазами сна и неполным пробуждением.
• Хождение во сне.
• Ночные страхи и тревожные сновидения.
• Энурез.
• Ночные эпилептические припадки.
• Другие функциональные расстройства сна.
Лечение
Лечение проводится в учетом основного заболевания, на фоне котороо возникли расстройства сна.
При аффективных нарушениях для нормализации сна лечение должно быть направлено на устранение основного психического расстройства и включает применение трициклических антидепрессантов или ингибиторов моноаминоксидазы преимущественно в ночное время. Сейчас разрабатываются некоторые новые не медикаментозные способы лечения, включая управление временем сна в течение суток. Описаны наблюдения некоторых больных с биполярными состояниями, у которых депривация фазы быстрого сна или предупреждение прогрессирующей фазы засыпания способствовало исчезновению депрессивного состояния.
Источник