Бессонница от заболевания почек

Резюме. Обзор спектра расстройств сна и сопутствующей патологии
 Пациенты с патологией почек могут иметь различные расстройства сна, которые врачу общего профиля сложно идентифицировать без достаточного представления о возможной взаимосвязи с сопутствующими заболеваниями. В одном из недавних научных обзоров, опубликованном в ноябре 2017 г. в журнале «Nature and Science of Sleep», рассмотрены наиболее типичные примеры таких сочетанных заболеваний с первичным фокусом на хронической болезни почек. Работа выполнена сотрудниками Медицинского центра армии им. Триплера (Tripler Army Medical Center), Городской больницы округа Клей (Clay County Hospital) и Медицинского центра Astria (Astria Health Center), США.
Пациенты с патологией почек могут иметь различные расстройства сна, которые врачу общего профиля сложно идентифицировать без достаточного представления о возможной взаимосвязи с сопутствующими заболеваниями. В одном из недавних научных обзоров, опубликованном в ноябре 2017 г. в журнале «Nature and Science of Sleep», рассмотрены наиболее типичные примеры таких сочетанных заболеваний с первичным фокусом на хронической болезни почек. Работа выполнена сотрудниками Медицинского центра армии им. Триплера (Tripler Army Medical Center), Городской больницы округа Клей (Clay County Hospital) и Медицинского центра Astria (Astria Health Center), США.
Согласно данным программы «Болезни почек: улучшение глобальных результатов лечения» (The Kidney Disease Improving Global Outcomes, KDIGO), хроническая болезнь почек определяется наличием любого известного маркера повреждения почек (например альбуминурии) или скоростью клубочковой фильтрации <60 мл/мин/1,73 м2 в течение 3 мес или более. Как правило, синдром беспокойных ног и обструктивное апноэ во сне обусловлены наличием хронической болезни почек в меньшей степени. Однако спектр расстройств сна при заболеваниях почек не ограничивается этими нарушениями, а некоторые из них сопутствуют патологиям, не связанным с хронической болезнью почек. Авторы определяют нарушения, не связанные с хронической болезнью почек, как любое нарушение в почках (будь то паренхима или собирающая система), которые выходят за рамки определения KDIGO для хронической болезни почек. Однако данный обзор ограничен только теми расстройствами сна, которые согласно Международной классификации расстройств сна 3-го пересмотра (ICSD-3) связаны с нарушениями в работе почек.
Бессонница
В соответствии с определением ICSD-3 бессонница — это повторяющееся нарушение засыпания, поддержания продолжительности сна, его глубины и качества, несмотря на адекватные условия и обстоятельства для ночного отдыха, что приводит к ухудшению состояния здоровья в дневное время. Неэффективность клубочковой фильтрации постепенно приводит к повышению уровня орексинов и гиперкальциемии, что в свою очередь вызывает бессонницу. Кроме этого, гиперкальциемия может быть причиной тревоги, депрессии и психоза.
Обструктивное апноэ во сне
В среднем синдром обструктивного апноэ во сне выявляют примерно у 20% мужчин и 10% женщин с терминальными стадиями почечного заболевания. Согласно исследованиям, при переводе тела в положение лежа на спине у пациентов с обструктивным апноэ просвет верхних дыхательных путей может сузиться в объеме до 33%. При заболеваниях почек возможно накопление жидкости по всему телу, которая в результате ростральной миграции во время сна отягощает верхние дыхательные пути. Поэтому по мере прогрессирования хронической болезни почек индекс апноэ-гипопноэ может повышаться. Снижение отечности способно облегчить симптомы обструктивного апноэ как при хронической болезни почек, так и при нефротическом синдроме.
Гиповентиляция
Нарушение кислотно-основного равновесия в организме корректируется и компенсируется в равной степени как легкими, так и почками. Легкие регулируют парциальное давление CO2, а почки отвечают за уровень ионов HCO3_. При гиповентиляции, сочетанной с заболеванием почек, нарушения кислотно-щелочного равновесия выше, чем у пациентов без почечной патологии. Критерием наличия гиповентиляции у взрослых пациентов является парциальное давление CO2 (РаСО2) в артериальной крови >55 мм рт. ст. за ≥10 мин или увеличение РаСО2 ≥10 мм рт. ст. (по сравнению со значением, полученным в бодрствующем состоянии пациента в положении лежа на спине) до значения, превышающего 50 мм рт. ст., за ≥10 мин.
Центральное апноэ во сне
Широкое определение центрального апноэ во сне подразумевает ≥5 эпизодов обструкции дыхательных путей из-за центрального апноэ и/или центрального гипопноэ во время сна. Это состояние характеризуется наличием >50% эпизодов центральных апноэ и/или центрального гипопноэ от общего количества наблюдаемых апноэ и гипопноэ наряду с субъективными симптомами апноэ во сне, такими как сонливость, пробуждение с одышкой, храп, замеченные апноэ или бессонница. У пациентов с хронической болезнью почек развитие центрального апноэ во сне опосредовано несколькими патофизиологическими путями. Некоторые из описанных механизмов включают развитие интерстициального отека легких, хронического метаболического ацидоза и накопление уремических токсинов. Хроническая болезнь почек все чаще выступает в качестве независимого фактора риска при центральном апноэ во сне, о чем свидетельствует неизменная корреляция этих состояний даже после корректировки сопутствующих сердечно-сосудистых нарушений. Центральное апноэ во сне может приводить к быстрому ухудшению функции почек, что может быть одной из основных причин повышения смертности от всех причин среди пациентов с хронической болезнью почек.
Гиперсомнолентность
Многофакторная этиология гиперсомнии при почечной недостаточности включает нарушение дыхания во сне, синдром беспокойных ног, болезнь Паркинсона, побочные эффекты фармакотерапии, уремическую энцефалопатию, несоблюдение иммуносупрессивной терапии у пациентов с трансплантированной почкой, ростральную миграцию жидкости, нарушение кислотно-щелочного баланса и уровня воспалительных цитокинов вследствие диализа и др. Учитывая относительную редкость центральных нарушений, вызывающих гиперсомнолентность, чрезмерная дневная сонливость остается наиболее распространенным проявлением гиперсомнии у пациентов с почечной недостаточностью. Кроме того, нарушение дыхания во сне является наиболее распространенной причиной чрезмерной дневной сонливости у пациентов с почечной недостаточностью (до 50% по данным некоторых исследований). Эта высокая распространенность может быть в первую очередь обусловлена нестабильным контролем вентиляции и блокированием верхних дыхательных путей, усугубляемым сдвигами жидкости во время сна.
Нарушения циркадных циклов
Одним из наиболее широко изученных маркеров циркадного цикла сна является мелатонин. Однако его использование после трансплантации почки невозможно из-за недопустимо низких исходных значений у большинства таких пациентов. Уровень циркулирующего в крови мелатонина с возрастом постепенно снижается, но модель циркадного цикла сохраняется. Исходная амплитуда суточного ритма снижается с ухудшением функции почек. Как свидетельствует одно из недавних исследований, более 30% пациентов с недостаточным ночным артериальным давлением и сахарным диабетом 2-го типа после применения мелатонина восстановили нормальные показатели циркадного ритма артериального давления. Хронотерапия и своевременная фармацевтическая коррекция суточных ритмов человека становятся многообещающим направлением прикладной циркадной фармакологии. Учитывая циклическую картину метаболитов в моче, хронотерапия позволяет усилить эффективность и снизить дозозависимые побочные эффекты лечения.
Парасомния (сонный паралич)
Парасомнии — это нежелательные физические явления, происходящие преимущественно во сне и не являющиеся нарушениями процессов, ответственных за сон и бодрствование. Распространенность парасомний составляет 1–11%. При хроническом почечном заболевании одними из самых распространенных простых парасомний являются ночные судороги ног, возникающие вследствие электролитного дисбаланса или при гипоосмолярном диализном синдроме. По данным исследований, около 2–4% пациентов с хроническим почечным заболеванием подвержены лунатизму, 13–15% могут сниться кошмары, а у 2–3% выявлен синдром нарушения поведения в фазе сна. Уремический зуд наиболее часто (50–90%) выявляют у пациентов, перенесших гемодиализ.
Синдром беспокойных ног
Возможная этиология синдрома беспокойных ног включает низкий уровень железа в крови, болезнь Паркинсона, аутоиммунные нарушения, гипотиреоз, периферическую невропатию и дефицит фолиевой кислоты. У пациентов с хронической почечной болезнью или терминальной стадией почечного заболевания синдром беспокойных ног, по-видимому, связан с дефицитом железа. Потребность в диализе может усугубить дефицит железа.
Поскольку многие нарушения сна могут быть связаны с хронической болезнью почек или только сопутствовать ей, внимательное изучение истории болезни пациента и фармакологическая коррекция сна представляют собой адекватный подход при лечении таких пациентов.
- Nigam G., Camacho M., Chang E.T., Riaz M. (2017) Exploring sleep disorders in patients with chronic kidney disease. Nature and Science of Sleep, 10: 35–43.
Александр Гузий
Источник
Многочисленные исследования показывают, что качество сна имеет огромное значение для сохранения здоровья человека. Плохое качество сна (длительный период засыпания, частые пробуждения в течение ночи, бессонница) оказывает негативное влияние на органы и системы человеческого организма, способствует развитию многих серьезных заболеваний, например, сахарного диабета и ожирения, снижает умственные способности и вызывает некоторые психические расстройства, такие как депрессия, тревожность, расстройство настроения. У людей, которые страдают какими-либо заболеваниями или восстанавливаются от травм, некачественный сон увеличивает период выздоровления.

Чтобы более глубоко изучить, как влияет качество сна на людей с заболеваниями почек, американские ученые провели исследовательскую работу, в которой подтвердились предположения, что плохое качество сна на самом деле может усугубить хроническую болезнь почек.
Короткий и фрагментарный сон – фактор риска прогрессирования ХБП
Интернет-издание HealthDay рассказывает об исследовании, авторы которого полагают, что плохое качество сна у людей с хроническим заболеванием почек может увеличить вероятность того, что их болезнь усугубиться.
Эта исследовательская работа была представлена 19 ноября 2016 года на конференции Американского общества нефрологов (American Society of Nephrology), которая состоялась в Чикаго. Как известно, исследования, которые представляют на конференциях, считаются предварительными до тех пор, пока отчеты об этих научных изысканиях не опубликуются в одном из рецензируемых медицинских журналов.
Автор исследования доктор Ана Рикардо (Ana Ricardo) из Университета штата Иллинойс (University of Illinois) в Чикаго рассказывает, что короткий и фрагментарный сон – это важный, но до сих пор не в полной мере оцененный фактор риска, которые может привести к прогрессированию хронической болезни почек.
Но, как подчеркивает доктор Рикардо в пресс-релизе от Американского общества нефрологии, новое исследование добавляет новые данные к уже накопившемуся багажу знаний о важности сна для нормализации почечной функции. А это подчеркивает, что есть необходимость в разработке и в тщательном тестировании новых клинических мероприятий, направленных на улучшение у пациентов с ХБП привычек, которые связаны со сном.

Однако результаты, которые ученые получили в этом исследовании, не дают возможность сделать окончательный вывод, что именно недостаток сна может быть основным фактором, который и вызывает развитие или ухудшение почечной недостаточности. Эта исследовательская работа позволила лишь обнаружить взаимосвязь между этими факторами (плохим качеством сна и почечной недостаточностью).
Каждый дополнительный час ночного сна уменьшает вероятность развития почечной недостаточности на 19 %
В это исследование были включены 432 взрослых пациентов с ХБП. Исследователи в течение пяти-семи дней контролировали привычки сна участников с помощью наручных мониторов. После окончания мониторинга сна исследователи на протяжении в среднем пяти лет следили за состоянием здоровья участников.
Ученые отмечают, что в среднем все участники проводили во сне 6,5 часов в сутки. За весь период исследования почечная недостаточность развилась у 70 участников, а 48 человек умерли за этот же период.
Чтобы другие факторы риска, такие как вес или болезни сердца, не исказили результаты научного изыскания, ученые провели корректировку статистических данных и обнаружили, что для пациентов с ХБП каждый дополнительный ночного час сна непосредственно связан со снижением вероятности развития почечной недостаточности почти на 19 %.
Как отмечают ученые, качество ночного сна также оказалось очень важным фактором. Обнаружилось, что вероятность развития почечной недостаточности у участников с худшим качеством сна была более высокой, чем у других пациентов.

В ходе исследования ученые также обнаружили, что у людей, которые сообщили, что на протяжение всего дня испытывают сонливость, шансов умереть в период наблюдения было 10 % больше, чем у участников без признаков дневной сонливости.
По материалам HealthDay
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) – это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, – более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Чаще всего хроническая бессонница бывает симптомом неврологических и психических заболеваний.
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
Во многих случаях частое пробуждение ночью связано с синдромом апноэ во сне.
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.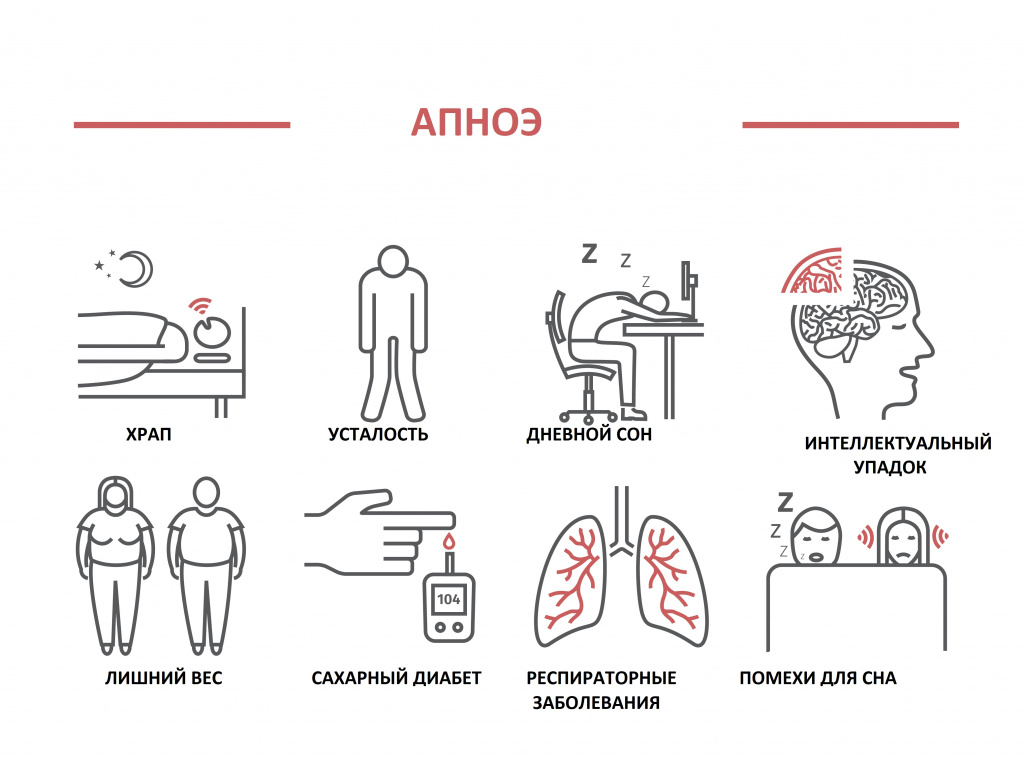
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
560 руб
Мочевая кислота (в крови) (Uric acid)
Синонимы: Пурин-2,6,8-трион, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины. Uric acid, UA, Uric A.
Краткая характеристика определяемого вещества Мочевая кислота
Конечный продукт метаболизма пуриновых оснований, входящих в состав нуклеотидов.
Б…
310 руб
При подозрении на психиатрическое расстройство целесообразна консультация психотерапевта. К характерным признакам депрессивных состояний относят плохое настроение, пассивное отношение к жизни, быструю утомляемость, снижение способности концентрировать внимание, заторможенность, заниженную самооценку, чувство вины.
Чтобы исключить сопутствующие заболевания, следует проанализировать условия засыпания (освещенность, температура воздуха, посторонние шумы), принимая во внимание наиболее важные факторы гигиены сна – расслабление или работа перед сном, просмотр телевизионных программ, чтение.
Если пациент отмечает страх перед бессонницей, сомнения в возможности заснуть, это может говорить о первичной, или психофизиологической бессоннице. В пользу такого диагноза говорят следующие факты: человек лучше засыпает в гостях, в доме отдыха, человеку свойственная высокая умственная активность вечером и в ночное время, человек испытывает мышечное напряжение, которое не дает расслабиться в постели. Как правило, такого типа бессонница обусловлена стрессом и проблемами в какой-либо важной сфере деятельности и не связана с другими заболеваниями или употреблением возбуждающих веществ.
При затруднении в диагностике и лечении пациента врач может назначить полисомнографическое исследование.
Что делать при нарушениях сна
Основной рекомендацией при любых формах бессонницы служит соблюдение гигиены сна.
Следует отказаться от употребления в вечернее время возбуждающих напитков, тяжелых, трудноперевариваемых продуктов. Нельзя ложиться спать в состоянии раздражения, гнева, обиды. Следует исключить дневной сон, особенно после обеда. Все физические упражнения желательно проделывать не позднее, чем за три часа до сна, исключить употребление тяжелых, трудноперевариваемых продуктов перед сном, ограничить активность в кровати (не слушать радио, не смотреть телевизор, отложить телефонные звонки до утра), отрегулировать температуру в комнате, устранить источники шума, уменьшить стрессовые нагрузки, регулярно заниматься спортом.
Желательно создать свой ритуал засыпания, включающий, например, прогулку перед сном, прохладный душ. Если не удается заснуть в течение получаса, не следует продолжать лежать в постели. Лучше попытаться занять себя чем-то спокойным и возобновить попытку заснуть только при появлении такого желания.
Вставать желательно в одно и то же время, как, впрочем, и ложиться, прибавляя к положенному времени сна 15–20 минут для расслабления.
 Лечение нарушений сна
Лечение нарушений сна
Даже при выраженной бессоннице не следует начинать лечение со снотворных препаратов. Растительные средства иногда помогают ничуть не хуже, но не создают проблемы привыкания. Они не вызывают вялость и сонливость после пробуждения и могут быть рекомендованы при выполнении в дневное время работы, сопряженной с повышенным вниманием и контролируемой моторикой.
Продолжительность применения снотворных препаратов не должна превышать 3–4 недели и только в дозировке, прописанной врачом.
Пациентам старших возрастных групп снотворные препараты рекомендуется принимать в суточной дозе вдвое меньше обычной. Необходимо уведомить врача о приеме других лекарств в связи с сопутствующими заболеваниями. Надо избегать приема препарата с длительным периодом полувыведения после полуночи, при этом на следующей день нельзя садиться за руль и выполнять работу, связанную с концентрацией внимания. При головокружении, неуверенности, ослаблении внимания или сонливости на следующий день после приема препарата необходимо сообщить об этом врачу.
Ни в коем случае нельзя употреблять спиртные напитки одновременно со снотворными препаратами – их взаимодействие может привести к необратимым изменениям в организме, вплоть до летального исхода.
Затрудненное дыхание во сне, храп, апноэ служат противопоказанием к назначению ряда снотворных препаратов.
Источники:
- Проект клинических рекомендаций по диагностике и лечению хронической инсомнии у взрослых. Полуэктов М.Г., Бузунов Р.В. и соавт. Рабочая группа Научного Совета Общероссийской общественной организации «Российское общество сомнологов». 2016.
- Riemann D , Baglioni Ch. , et al. European guideline for the diagnosis and treatment of insomnia. European Sleep Research Society. J Sleep Res. 2017. Р. 1-26.
- Стрыгин К.Н., Полуэктов М.Г. Инсомния. Медицинский совет, журнал. 2017. С. 52-58.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Нарушение сна
Нарушение сна (инсомния) – обобщенное понятие, под которым подразумевают плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение, что в итоге не способствует восстановлению работоспособности и снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у десятой части подобная проблема становится клинически значимой.
Депрессия
Депрессия – одно из самых распространенных психических расстройств.
Боли в пояснице
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Деформация позвоночника
В норме позвоночник имеет небольшие физиологические изгибы. В настоящее время существует порядка десяти классификаций деформации позвоночника.
Двоение в глазах
Раздвоение изображения в вертикальной или горизонтальной плоскости называется диплопией. Это состояние является не самостоятельным заболеванием, а симптомом поражения других органов. Кроме нарушения зрения возможно возникновение головокружения, иногда подташнивания.
Источник