Бессонница может вызвать болезнь

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) – это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, – более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Чаще всего хроническая бессонница бывает симптомом неврологических и психических заболеваний.
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
Во многих случаях частое пробуждение ночью связано с синдромом апноэ во сне.
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.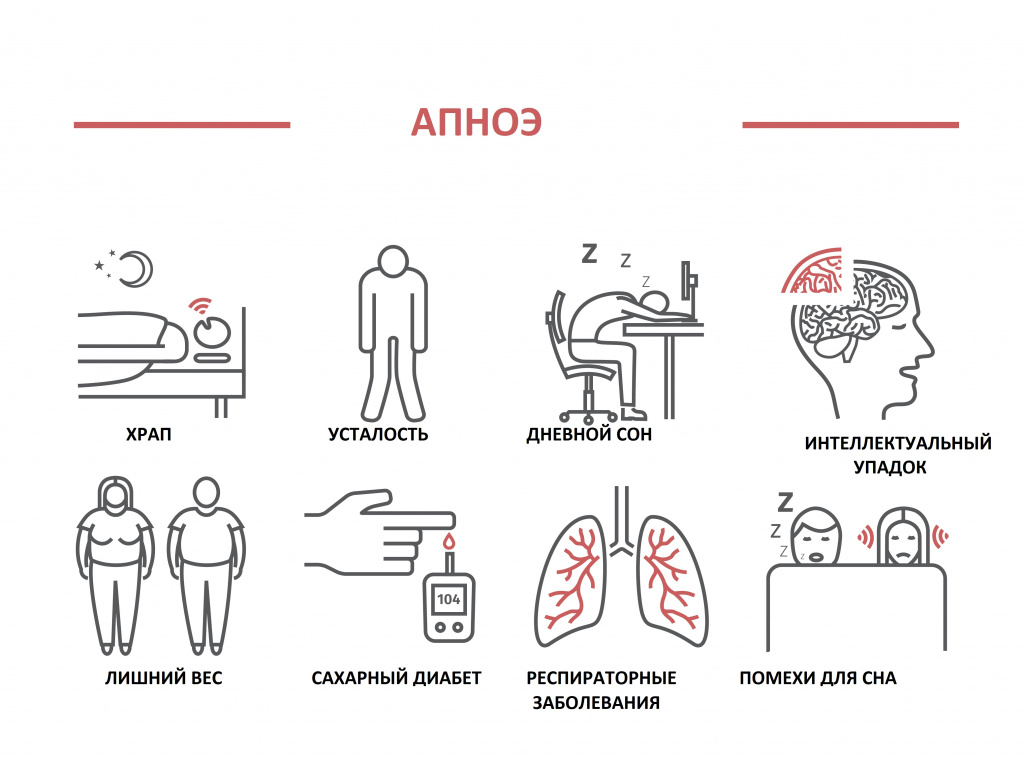
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF).
Краткая характеристика определяемого вещества Ревматоидный фактор
Антитела к собственным иммуноглобулинам класса G.
Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
560 руб
Мочевая кислота (в крови) (Uric acid)
Синонимы: Пурин-2,6,8-трион, тригидроксипурин, 2,6,8-триоксипурин, гетероциклический уреид мочевины. Uric acid, UA, Uric A.
Краткая характеристика определяемого вещества Мочевая кислота
Конечный продукт метаболизма пуриновых оснований, входящих в состав нуклеотидов.
Б…
310 руб
При подозрении на психиатрическое расстройство целесообразна консультация психотерапевта. К характерным признакам депрессивных состояний относят плохое настроение, пассивное отношение к жизни, быструю утомляемость, снижение способности концентрировать внимание, заторможенность, заниженную самооценку, чувство вины.
Чтобы исключить сопутствующие заболевания, следует проанализировать условия засыпания (освещенность, температура воздуха, посторонние шумы), принимая во внимание наиболее важные факторы гигиены сна – расслабление или работа перед сном, просмотр телевизионных программ, чтение.
Если пациент отмечает страх перед бессонницей, сомнения в возможности заснуть, это может говорить о первичной, или психофизиологической бессоннице. В пользу такого диагноза говорят следующие факты: человек лучше засыпает в гостях, в доме отдыха, человеку свойственная высокая умственная активность вечером и в ночное время, человек испытывает мышечное напряжение, которое не дает расслабиться в постели. Как правило, такого типа бессонница обусловлена стрессом и проблемами в какой-либо важной сфере деятельности и не связана с другими заболеваниями или употреблением возбуждающих веществ.
При затруднении в диагностике и лечении пациента врач может назначить полисомнографическое исследование.
Что делать при нарушениях сна
Основной рекомендацией при любых формах бессонницы служит соблюдение гигиены сна.
Следует отказаться от употребления в вечернее время возбуждающих напитков, тяжелых, трудноперевариваемых продуктов. Нельзя ложиться спать в состоянии раздражения, гнева, обиды. Следует исключить дневной сон, особенно после обеда. Все физические упражнения желательно проделывать не позднее, чем за три часа до сна, исключить употребление тяжелых, трудноперевариваемых продуктов перед сном, ограничить активность в кровати (не слушать радио, не смотреть телевизор, отложить телефонные звонки до утра), отрегулировать температуру в комнате, устранить источники шума, уменьшить стрессовые нагрузки, регулярно заниматься спортом.
Желательно создать свой ритуал засыпания, включающий, например, прогулку перед сном, прохладный душ. Если не удается заснуть в течение получаса, не следует продолжать лежать в постели. Лучше попытаться занять себя чем-то спокойным и возобновить попытку заснуть только при появлении такого желания.
Вставать желательно в одно и то же время, как, впрочем, и ложиться, прибавляя к положенному времени сна 15–20 минут для расслабления.
 Лечение нарушений сна
Лечение нарушений сна
Даже при выраженной бессоннице не следует начинать лечение со снотворных препаратов. Растительные средства иногда помогают ничуть не хуже, но не создают проблемы привыкания. Они не вызывают вялость и сонливость после пробуждения и могут быть рекомендованы при выполнении в дневное время работы, сопряженной с повышенным вниманием и контролируемой моторикой.
Продолжительность применения снотворных препаратов не должна превышать 3–4 недели и только в дозировке, прописанной врачом.
Пациентам старших возрастных групп снотворные препараты рекомендуется принимать в суточной дозе вдвое меньше обычной. Необходимо уведомить врача о приеме других лекарств в связи с сопутствующими заболеваниями. Надо избегать приема препарата с длительным периодом полувыведения после полуночи, при этом на следующей день нельзя садиться за руль и выполнять работу, связанную с концентрацией внимания. При головокружении, неуверенности, ослаблении внимания или сонливости на следующий день после приема препарата необходимо сообщить об этом врачу.
Ни в коем случае нельзя употреблять спиртные напитки одновременно со снотворными препаратами – их взаимодействие может привести к необратимым изменениям в организме, вплоть до летального исхода.
Затрудненное дыхание во сне, храп, апноэ служат противопоказанием к назначению ряда снотворных препаратов.
Источники:
- Проект клинических рекомендаций по диагностике и лечению хронической инсомнии у взрослых. Полуэктов М.Г., Бузунов Р.В. и соавт. Рабочая группа Научного Совета Общероссийской общественной организации «Российское общество сомнологов». 2016.
- Riemann D , Baglioni Ch. , et al. European guideline for the diagnosis and treatment of insomnia. European Sleep Research Society. J Sleep Res. 2017. Р. 1-26.
- Стрыгин К.Н., Полуэктов М.Г. Инсомния. Медицинский совет, журнал. 2017. С. 52-58.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Боль в области виска
Боль в области виска: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боли в пояснице
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Боли в шее
Почти две трети людей хотя бы раз в жизни испытывали боль в шее – цервикалгию. Такая боль не всегда свидетельствует о серьезном заболевании. Но если рецидивы возникают все чаще и чаще, это может стать тревожным сигналом.
Боли в спине
Боли в спине (дорсопатия) – это самый частый повод обращения к неврологу.
В зависимости от причин возникновения дорсопатий их разделяют на неспецифические, или первичные (85-80%) и специфические, или вторичные (15-20% случаев). Специфические боли обусловлены поражением не позвоночника, а различных внутренних органов.
Двоение в глазах
Раздвоение изображения в вертикальной или горизонтальной плоскости называется диплопией. Это состояние является не самостоятельным заболеванием, а симптомом поражения других органов. Кроме нарушения зрения возможно возникновение головокружения, иногда подташнивания.
Источник
У бессонницы около 100 причин, они делятся на три группы:
• Физические – проблемы со здоровьем.
• Психические/психологические – проблемы с психикой, нервами.
• Неправильное поведение/мышление, которое вызывает и усугубляет нарушение сна.
Перечень исследований для выявления причин бессонницы составляет врач-сомнолог в рамках консультации – после того, как подробно ознакомится с жалобами, историей развития заболевания и другими особенностями пациента. Ниже я напишу базовый перечень исследований, но сначала отвечу на ваш первый вопрос – отчего бывает бессонница.
Физические причины бессонницы
Это неполадки в организме: заболевания и расстройства, которые непосредственно ухудшают сон.
• Заболевания щитовидной железы с понижением или повышением выработки ее гормонов. Исследования приводят данные о том, что до 60% населения некоторых регионов России имеют признаки субклинического, то есть скрытого гипотиреоза! Очень распространенная причина.
• Дефицит микронутриентов. Недостаток железа, витамина D, витаминов группы В и магния, которые важны для работы нервной системы. Недостаток кальция – он участвует в синтезе гормона сна мелатонина. Недостаток триптофана – это сырье, из которого в организме «изготавливается» мелатонин.
• Заболевания органов и систем, сопровождающиеся болью или любым дискомфортом. Попробуйте поспать, когда у вас что-то болит, когда невозможно низко лежать без одышки или каждый час беспокоит мочевой пузырь. Вряд ли результаты такого сна вас устроят. В этой группе, если конкретнее, находится вся «хроника»: патология сердца, легких, почек, печени, суставов; диабет, опухоли.
• Заболевания головного мозга: повреждение его структур после инсульта, при рассеянном склерозе, болезни Альцгеймера и Паркинсона, болезнях мозговых сосудов и т.д. Надо сказать, это наиболее «злобные» и стойкие причины бессонницы, с которыми порой не так много можно сделать. Сюда же отнесем черепно-мозговые травмы.
• Репродуктивные причины: беременность, предменструальный синдром, климакс.
• Другие расстройства сна, одним из проявлений которых может быть бессонница: синдром беспокойных ног, синдром апноэ сна, джетлаг, социальный джетлаг.
Психические/психологические причины
Психопатология – известная и очень весомая группа причин. Бессонницу могут вызывать и поддерживать:
· Психиатрические отклонения (шизофрения, психозы).
· Тревожное расстройство.
· Депрессивное расстройство.
· Невроз.
Нарушения мышления/поведения, которые вызывают и усиливают бессонницу
Примеры таких причин:
· Социальный джетлаг. Некоторые из нас в выходные дни устраивают чуть ли не имитацию трансатлантического перелета: ложатся и встают намного позже обычного, тем самым сбивают свои биологические часы, а потом страдают и подолгу не могут заснуть.
· Избыток кофеина. Кофе на вынос на каждом углу, чаи в офисе… И шоколадка дома после ужина. В итоге вместо дозволенных 250-300 мг кофеина в сутки человек потребляет 500 мг и более. На некоторых людей кофеин не действует, а некоторым сильно ухудшает сон.
· Переутомление на работе, работа допоздна.
· Попытки уснуть, которые, как ни парадоксально, только усиливают проблему с засыпанием.
· Повышенный фокус внимания на сне и бессоннице. Чем пристальнее следить за сном и чем больше о нем думать, тем сильнее с ним будут проблемы.
· Пребывание в постели без сна: мозг запоминает, что в постели можно не спать, и постель начинает ассоциироваться с бессонницей.
· Длительное пребывание в постели, ранний отход ко сну, позднее пробуждение или сон днем в попытках «наверстать» недостающий сон. Чем дольше человек находится в постели, тем более поверхностным и прерывистым становится его сон.
Как найти причины вашей бессонницы?
Если задаться целью и самостоятельно сдать анализы (пройти исследования) на выявление всех возможных причин бессонницы, то это потребует много времени и денег. Гораздо более целесообразный путь – обратиться к врачу-сомнологу, который занимается диагностикой и лечением бессонницы.
Какие-то причины сомнолог автоматически исключит уже при беседе с вами на консультации. Если нужно будет уточнить наличие заболеваний и отклонений, ухудшающих сон, он назначит индивидуальный перечень обследований. Для каждого этот перечень будет свой, но чаще всего пациентам требуются следующие процедуры:
· Полисомнография (исследование сна);
· МРТ головного мозга;
· Анализы крови: общий, биохимический, анализы на гормоны щитовидной железы, обмен железа, на дефицит ряда витаминов и микроэлементов.
По показаниям могут быть добавлены другие исследования, при необходимости подключаются специалисты иных специальностей.
В моей книге «Как победить бессонницу? Здоровый сон за 6 недель» вы можете найти еще больше информации о причинах бессонницы и, что важно, о методах ее лечения.
Полезные рекомендации по восстановлению и улучшению сна также можно почитать в брошюре «Советы по здоровом у сну 2.0», которую можно бесплатно скачать по этой ссылке.
Дополнительная информация о современных методах диагностики и лечения бессонницы – на сайте www.sonzdrav.ru.
Источник